Hepatitis B
Fármacos disponibles para el tratamiento de la hepatitis B
Fármacos disponibles
Las recomendaciones de práctica clínica para el manejo de la infección crónica por virus B de la Asociación Europea para el Estudio del Hígado (EASL), que fueron presentadas en la Conferencia Internacional del Hígado celebrada en abril de 2017, establecen que el tratamiento de elección consista en un fármaco potente de la familia de los análogos de nucleósido/nucleótido que presente una elevada barrera a la resistencia : Entecavir (Baraclude®), tenofovir disoproxil fumarato (TDF, Viread®) y tenofovir alafenamida (TAF, Vemlidy®).
Tenofovir alafenamida (TAF, Vemlidy® ), es un fármaco ha sido recientemente añadido a las directrices de tratamiento ya que presenta un mejor perfil de efectos secundarios óseos y renales que su formulación predecesora, tenofovir TDF, por lo que el uso de TAF supone una ventaja para las personas en situación de riesgo de sufrir este tipo de problemas. (el problema actual es que aún está en trámite su administración en pacientes con monoinfección, sólo se halla aprobado en los pacientes portadores de co-infección por VIH y VBH)
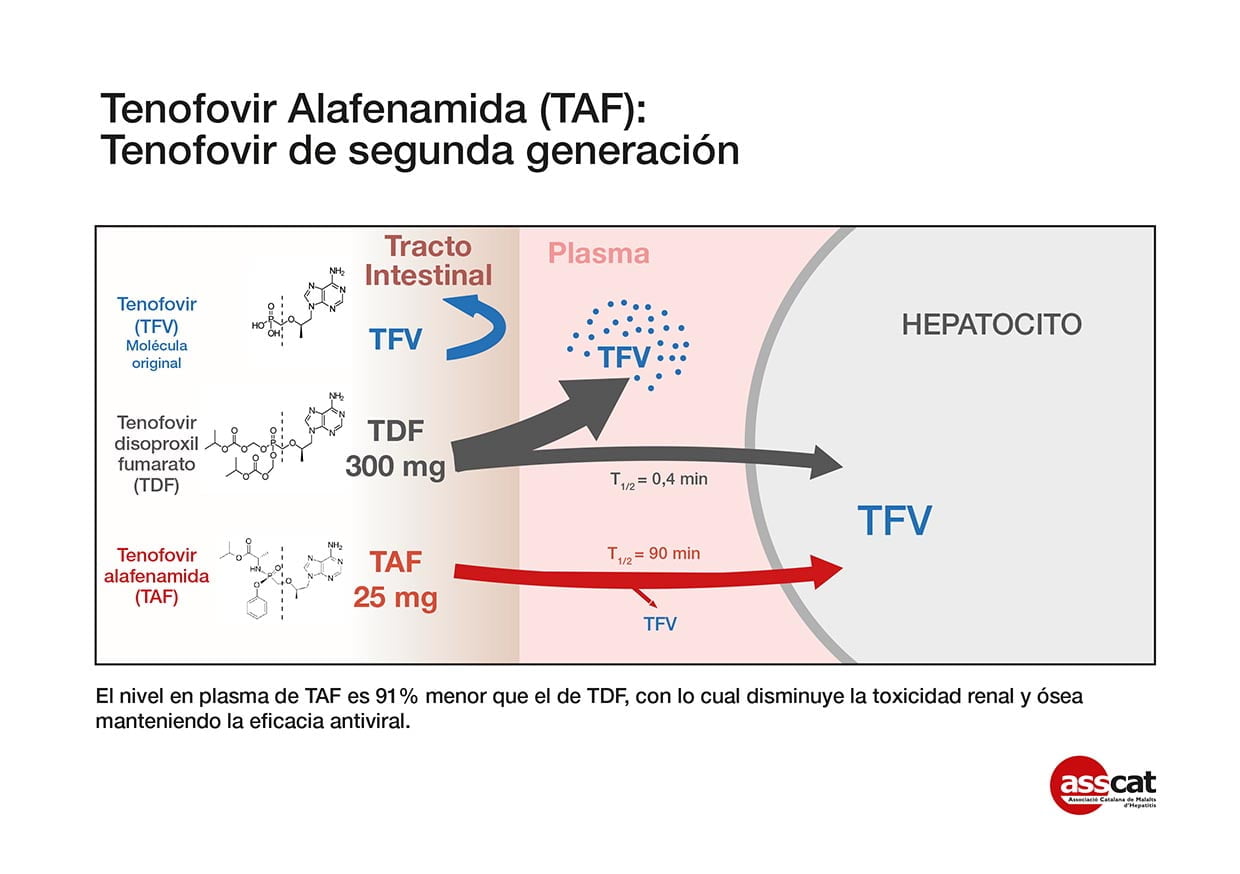
Actualmente, tres fármacos de la familia de los análogos de nucleósidos han quedado fuera de la lista de opciones recomendadas debido a su menor eficacia y a que tienen una menor barrera al desarrollo de resistencias: lamivudina (Epivir®), adefovir (HepSera®) y telbivudina (Sebivo® o Tyzeka®). Las directrices en general no recomiendan el uso de interferón pegilado junto con los análogos de nucleósido/nucleótido, pero la administración de interferón pegilado se puede contemplar en los pacientes con HBeAg positivo y es el único tratamiento que ha mostrado cierta eficacia en los pacientes portadores de co-infección por VBH y VDH.

Evaluación de los pacientes para decidir si son candidatos a iniciar tratamiento para una hepatitis crónica B
Los pacientes crónicamente infectados por el VBH deben ser meticulosamente evaluados antes de iniciar un tratamiento. No todas las fases de la enfermedad se benefician de instaurar un tratamiento, pero, de la misma manera, hay que prever que un paciente que hoy no es candidato a recibir tratamiento puede serlo en un futuro. Por este motivo y para controlar las posibles complicaciones de la enfermedad estos pacientes (aunque no reciban medicación antiviral) deben seguir controles médicos periódicos.
Para evaluar tanto los pacientes HBeAg positivo como los HBeAg negativo, se necesitan tres criterios: los niveles sanguíneos del DNA-VBH (viremia o carga viral), la alteración de las transaminasas (ALT) y el grado de lesión hepática (tanto la necroinflamación como la fibrosis), valorado en la biopsia hepática.
La evolución de la hepatitis crónica B es en muchos pacientes, a pesar del paso de los años, sin síntomas y con una lesión hepática mínima. Es por eso que antes de decidir iniciar el tratamiento, no exento de problemas potenciales, hay que hacer una valoración de la gravedad de la lesión hepática y del nivel de la replicación viral.
En ocasiones es necesario realizar una biopsia hepática para determinar el grado de necro-inflamación y fibrosis hepática, datos que ayudarán mucho a la hora de decidir iniciar un tratamiento. Además, se precisa la determinación de la transaminasa ALT en la sangre del paciente para hacer una estimación indirecta del grado de lesión hepática y para identificar los candidatos al tratamiento, que no tiene siempre una correlación directa con los niveles sanguíneos del DNA-VBH ni con la necro-inflamación hepática observada en la biopsia. La evaluación más completa de un candidato a tratamiento por una hepatitis crónica B incluye pues la práctica y valoración de las tres pruebas: niveles de DNA-VBH, transaminasa ALT y biopsia hepática (o gravedad de la lesión hepática evaluada mediante bio-marcadores).
Diversos estudios muestran que las medidas de rigidez hepática por FibroScan (elastometría) pueden ser útiles para confirmar o excluir la presencia de fibrosis hepática significativa o para establecer el diagnóstico de cirrosis hepática causada por el VBH. No obstante, la precisión diagnóstica y los valores de corte para definir los diferentes estadios de fibrosis no están tan bien establecidos, como sucede con la hepatitis C, y también hay que tener en cuenta que, en situaciones con gran inflamación hepática, que se caracterizan por transaminasas muy elevadas pueden sobreestimar la puntuación de la fibrosis hepática obtenida con el FibroScan. Tras el estudio inicial del paciente, y aunque esta persona no sea (en el momento de su evaluación) candidato/a a tratamiento, se le aconsejará seguir controles periódicos. Pueden existir reactivaciones de la actividad del virus y/o aparecer manifestaciones que indiquen una progresión de la enfermedad hepática y que de otra forma podrían pasar desapercibidas.

Las directrices de la EASL de 2017 recomiendan que empiecen el tratamiento las personas con un nivel de DNA-VBH superior a 2.000 UI/mL, niveles elevados de ALT y, con fibrosis hepática (aunque no sea significativa). Los pacientes con cirrosis deben empezar el tratamiento con independencia de su carga viral o de los niveles de ALT. Quienes tienen niveles de DNA-VBH por encima de 200.000 UI/mL y niveles elevados de ALT deberían empezar el tratamiento con independencia de su estadío de fibrosis.
En las indicaciones para el tratamiento también se debería tener en cuenta la edad del paciente, su estado de salud, el riesgo de transmisión del VBH, si existen antecedentes familiares de HCC o cirrosis y si presenta manifestaciones extrahepáticas. (Fig. 2)

Interrupción del tratamiento
Este tema es muy polémico y está en estudio. La interrupción del tratamiento podría hacerse tras dar negativo en el antígeno de superficie (HBsAg), pero es un resultado que no es habitual.
En el caso de las personas sin cirrosis que han alcanzado la seroconversión HBeAg y la de aquellas que mantienen una carga viral de DNA-VBH indetectable durante un tiempo prolongado (más de 2 años, la decisión de interrumpir el tratamiento queda a la discreción de los profesionales médicos, siguiendo controles clínicos y analíticos estrictos y dentro de estudios de investigación
Elección de los fármacos y pautas de tratamiento
Para la elección del fármaco se considera la eficacia y el riesgo de desarrollar resistencias, es decir, cambios que desarrolla el virus para impedir el efecto del medicamento y que se acompañan de una reactivación del ADN-VHB. También se debe considerar el perfil de seguridad del fármaco a largo plazo, la forma de administración y el coste del tratamiento. En la actualidad los tratamientos de elección incluyen uno de estos tres fármacos: Interferon-Pegilado, entecavir o tenofovir, por su mayor potencia y porque producen una tasa muy baja de resistencias. La administración del Interferon-Pegilado, es por inyección subcutánea semanal, durante 48 semanas, mientras que el resto de antivirales se administran por vía oral, en principio en una dosis diaria (puede variar según la función renal). El tratamiento con Interferón-Pegilado ya se sabe que tiene muchos efectos secundarios, pero la duración del tratamiento es limitada,(mientras el tratamiento con los fármacos orales es de momento crónico) in si hay respuesta al tratamiento, ésta es duradera y, además, no se producen resistencias del virus al fármaco.
Se puede seleccionar el fármaco indicado en cada paciente valorando la edad, el grado de afectación hepática por la enfermedad, la carga viral y las características analíticas.
La estrategia de tratar con Interferon-Pegilado, que se administra con una duración limitada a 48 semanas, tiene el objetivo de lograr una respuesta virológica sostenida al finalizar el tratamiento. La mejor respuesta al tratamiento con interferón se obtiene en los pacientes con una carga viral relativamente baja (<2×106 UI/ml), ALT elevada (más de tres veces el valor normal), HBeAg positivo y cuando se trata de pacientes jóvenes y con ausencia de otras enfermedades asociadas. En estas circunstancias se puede conseguir la seroconversión hasta el 42% de los casos. Contemplando estas condiciones son pocos los enfermos que son candidatos a hacer tratamiento con interferón como primera opción: un 20-25% de los pacientes con hepatitis crónica B HBeAg positivo y un 5-10% de los HBeAg negativo.
El tratamiento a largo plazo con análogos de nucleósidos o nucleótidos es necesario para aquellos pacientes que no llegan a tener una seroconversión del HBeAg ( a anti-HBe positivo) y para los HBeAg negativo, en el 90% de los cuales rebrotará la enfermedad si se retira el fármaco antiviral, y también para los pacientes con cirrosis por el VBH, independientemente del estado del HBeAg.
Situaciones de algunos pacientes que requieren especial atención
Hay situaciones especiales que deben ser contempladas con especial atención por parte del equipo de hepatología que controla al paciente con hepatitis B crónica:
- Los enfermos con hepatitis crónica B con cirrosis hepática avanzada y/o candidatos a trasplante hepático, los cuales tanto antes como después del trasplante, deberán recibir tratamiento anti-VBH según protocolo y de forma individualizada.
- Una situación especialmente delicada es la de una mujer en edad fértil y con infección por el VBH. Se ha de tener en cuenta que el interferón está contraindicado durante el embarazo. Se debería considerar el posible tratamiento con antivirales que no sean tóxicos o potencialmente teratogénicos. La decisión de tratamiento debe ser cuidadosamente evaluada, contemplando la gravedad de la enfermedad y el riesgo de transmisión perinatal.
- Las personas coinfectadas por el VIH y hepatitis B han de tomar una terapia antirretroviral que incluya tenofovir TAF, fármaco que es activo frente a ambos virus.
- Para las personas coinfectadas por el VHB y el virus de la hepatitis delta (VDH), la opción de tratamiento recomendada actualmente es el uso de interferón pegilado como mínimo durante 48 semanas y dependiendo de la respuesta y tolerancia se podría prolongar.
- En el caso de las personas coinfectadas por el virus B y el virus C, el tratamiento de la hepatitis C empleando combinaciones de antivirales de acción directa (AAD) puede producir una reactivación de la infección por el VHB. Por este motivo, en el caso de los pacientes portadores de HBsAg y DNA-VBH positivo se debería realizar una profilaxis concurrente con análogos de nucleósido/nucleótido cuando se inicia el tratamiento con los AAD. Por otra parte, las personas HBsAg positivo con DNA-VBH indetectable, deberían ser monitorizadas y controlar durante el tratamiento si se ha producido una reactivación de la infección por el VBH si sus niveles de ALT aumentan.
- Es muy importante tener en cuenta que la reactivación de la hepatitis B también puede producirse cuando el paciente tiene que recibir tratamiento con quimioterapia o algún tipo de terapia inmunosupresora, ya que estos fármacos reducen la inmunidad de la persona que debe tomarlos. Las directrices de la EASL de 2017 recomiendan que tanto las personas con HBsAg positivo, así como las que tienen HBsAg negativo pero con anti-HBc positivo, en situación de riesgo y que vayan a tomar esos tratamientos también deberían recibir tenofovir TDF, tenofovir TAF o entecavir de forma preventiva.
En busca de nuevos fármacos para curar la infección por VHB
El VHB tiene gran capacidad de persistencia en el organismo de la persona portadora ya que, al penetrar en la célula hepática, donde se replica, genera una molécula viral, el cccDNA-VBH que se integra en el genoma del huésped lo cual dificulta su erradicación siendo difícil encontrar fármacos capaces de eliminarlo.
Los análogos de nucleósido y nucleótido, aunque son capaces de controlar la replicación del VHB de forma prolongada, no consiguen la eliminación total del cccDNA-VBH, así sólo en raras ocasiones se puede alcanzar la erradicación de este virus del organismo.
Las directrices de la EASL de 2017 de las que hemos hablado anteriormente muestran las posibles terapias futuras frente al VHB y el VHD.
Se están estudiando diversas estrategias terapéuticas que permitan una cura definitiva con el aclaramiento del HBsAg o bien alcanzar una cura funcional que permita interrumpir el tratamiento sin que se produzca un rebrote del virus. Los enfoques más prometedores en este momento se centran en el uso de antivirales de acción directa contra el VBH (inhibidores de la entrada, inhibidores del ensamblaje de la cápside viral o inhibidores de la formación del cccDNA) así como terapias que potencien la respuesta inmunitaria.
Se están investigando múltiples características de la infección por el VHB, para su aplicación a nuevas dianas terapéuticas. Por un lado, se profundiza en los aspectos virales mediante el desarrollo de nuevos modelos de infección “in Vitro”, los cuales permiten estudiar los efectos directos de los fármacos en desarrollo y por otro las reacciones inmunes de la persona con el objetivo de diseñar vacunas terapéuticas que activen las defensas del paciente.
Retos frente a la posible cura del VBH:
- El desarrollo de nuevos modelos para caracterizar mejor los mecanismos moleculares del ciclo de replicación del VBH, en la formación y regulación del cccDNA intra-nuclear.
- El análisis de los factores implicados en la enfermedad producida por el VBH tanto virales como del huésped y en especial de la respuesta inmune antiviral.
- La investigación de nuevos biomarcadores, que se puedan detectar mediante análisis de sangre, y que permitan identificar de manera fácil aquellos pacientes que están en riesgo de desarrollar cirrosis y/o carcinoma hepatocelular.
La supresión de la replicación del VBH con los medicamentos actuales no es completa y ello explica que las tasas de curación sean insuficientes con los medicamentos anti-VBH que existen en la actualidad (interferón-pegilado alfa o inhibidores de la polimerasa viral).

No obstante, la infección por el VBH podría ser curable puesto que se sabe que la molécula del cccDNA intra-nuclear, no se mantiene por mecanismos celulares y por lo tanto se podría perder por diversas causas (después de la muerte celular de los hepatocitos o por su división o por nuevos fármacos inhibidores). Además, las células clave de la infección por el VBH, los hepatocitos, tienen una vida media corta y son reemplazadas continuamente por otras nuevas. Por lo tanto, cuando se disponga de nuevas moléculas en estudio que inhiban la entrada del virus en los hepatocitos libres de infección, impidiendo que éstos se infecten, se obtendrán mejores tasas de curación.
Los nuevos fármacos en investigación (ver figura 4) actuarían en el interior de la célula en diferentes etapas del ciclo vital del VBH y podrán, o bien suprimir por completo la replicación del VBH e impedir la producción de viriones, o bien una nueva infección celular, y/o restaurar la respuesta inmune funcional contra el virus.
Info de contacto
Pere Vergés 1, piso 10, desp 12, Hotel d’Entitats La Pau, 08020 - Barcelona
L-J de 09:00-13:30h.
933 145 209 - 615 052 266
