by Comunicació ASSCAT | 10/04/2024
En aquest article de perspectiva publicat a Nature Reviews Gastroenterology & Hepatology els autors, experts en la matèria, extreuen les lliçons apreses en els programes de cribratge del càncer per reflexionar sobre possibles iniciatives innovadores aplicables a la fibrosi hepàtica.
La detecció precoç d’aquesta malaltia evitaria l’aparició de cirrosi hepàtica, una malaltia que actualment té una alta mortalitat.
La investigació sobre programes de cribratge de la població per a càncers com el càncer colorectal, cervical, pulmó, pròstata i mama ha generat una gran quantitat d’informació, la qual cosa significa que els sistemes de seguiment d’aquests pacients són molt sofisticats. No obstant això, encara hi ha una gran manca d’informació sobre el cribratge de malalties no malignes, algunes de les quals tenen una prevalença i una taxa de mortalitat més elevada que els càncers més freqüents. En particular, destaca el cas de la detecció de la fibrosi hepàtica, precursora de la cirrosi, ja que es tracta d’una malaltia extremadament prevalent i amb una elevada mortalitat.
“Els nostres programes de cribratge de la fibrosi encara estan en els seus inicis, mentre que els de càncer ja fa temps que es van establir”, reflexiona Pere Ginès, autor principal de l’article i consultor del Servei d’Hepatologia de l’Hospital Clínic, professor de medicina de la Universitat de Barcelona. i cap del grup IDIBAPS Hepatopaties Cròniques: Mecanismes Moleculars i Conseqüències Clíniques.
El 2019, la cirrosi va causar un 57% més de morts a nivell mundial que el càncer colorectal, amb un total de 2 milions de morts a l’any. A més, la cirrosi és el principal factor de risc de càncer de fetge primari, un dels càncers més freqüents a tot el món.
En aquest article de perspectiva, l’equip d’experts del consorci europeu LIVERSCREEN, liderat per IDIBAPS i finançat a través del programa Horizon 2020 (847989), va utilitzar la seva experiència i tot el que va aprendre en els programes de cribratge del càncer colorectal i de pulmó per explorar els beneficis, els reptes , estratègies d’implementació i vies per a futures iniciatives innovadores de cribratge de la fibrosi hepàtica.
Ginès afegeix: “La detecció de les malalties hepàtiques cròniques té el potencial de canviar el paradigma de com es diagnostiquen: de l’escenari actual de diagnòstic tardà, en què la taxa de mortalitat és alta i la reversibilitat de la fibrosi molt improbable, a un diagnòstic precoç. amb una major probabilitat de reversibilitat i menors taxes de morbiditat i mortalitat”.
Reptes de la detecció primerenca de la fibrosi hepàtica
Un obstacle important per la detecció i la identificació primerenca de pacients amb malaltia hepàtica crònica és la falta d’estratègies establertes. Per tant, els programes de cribado de fibrosi hepàtica tenen que desenvolupar i validar estratègies per dirigir-se a la població de risc, invitant i informant als participants, realitzant proves de detecció i diagnòstic, informant i monitoritzant la detecció, i al mateix temps avaluant. la rendibilitat d’aquestes estratègies.
Isabel Graupera, hepatóloga del Hospital Clínic, investigadora de l’IDIBAPS i també coautora d’aquest article explica que “en el cribado de fibrosis todavía tenemos que resolver muchas dudas como, por ejemplo, cuál es el mejor método, el cribado dirigido o el cribado masivo” . ; hem de determinar la millor manera de fer el seguiment dels pacients, especialment en els grups socioeconómicos més desfavorits; i tenim que adaptar els dissenys a tots els sistemes de salut existents”.
A més, l’article també reflexiona sobre la necessitat de realitzar assaigs clínics que aporten informació sobre la rendibilitat de cada mètode de cribat i se centren en la reducció de la mortalitat; és necessari demostrar que augmentar la detecció primerenca de la fibrosis hepática millorará el pronòstic de la cirrosis.
Idealment, aquests nous models seran rentables, acceptables, fàcils d’aplicar a una gran escala i permetran la personalització. Una opció interessant és la detecció multifase, que combina la detecció de diverses malalties en una sola visita. El motiu d’aquesta estratègia és que els pacients amb fibrosi hepàtica també acostumen a tenir risc de patir altres malalties com arteriosclerosis, càncer de pulmó, càncer colorrectal, etc.

by Comunicació ASSCAT | 13/02/2024
Presentem un estudi que parla de l’eficàcia del tractament anti-VHB o anti-VHC en alguns casos de mieloma múltiple. Aquest és un tema conegut prèviament, però l‟interès d‟aquest treball deriva de l‟elevat nombre de casos analitzats i els resultats obtinguts en el seguiment. A més, és una manera de mostrar la importància del treball interdisciplinari i d’excel·lència per obtenir resultats a la clínica i en el dia a dia dels pacients
En alguns casos de gammapaties monoclonals, com en el mieloma múltiple (MM), la Ig monoclonal del pacient reconeix específicament un patogen infecciós, cosa que implica que la gammapatia clonal es va iniciar per estimulació crònica en relació amb un antigen d’aquest patogen.
Aquest estudi reforça i estén troballes prèvies de les gammapaties monoclonals d’importància indeterminada (GMSI) i del mieloma múltiple (MM) en relació amb el VHB: per a més d’un terç dels pacients amb VHB+ i Ig monoclonal, es va demostrar que les dianes d’Ig monoclonal es relacionaven amb el VHB, cosa que implica que el VHB va iniciar les gammapates monoclonals d’importància indeterminada (GMSI) en aquests individus. A més, també es va demostrar que la teràpia anti-VBH millorava la supervivència dels pacients amb MM i VHB+.
Els pacients portadors de gammapates monoclonals d’importància indeterminada (GMSI) o bé de mieloma múltiple (MM) impulsats pel VHC (quan la Ig està dirigida davant del VHC) es van beneficiar de la teràpia antiviral, l’evolució de la malaltia va millorar després de la teràpia anti-VHC, incloent un cas de MM refractari per al qual la teràpia i els antivirals van conduir a una remissió completa a llarg termini.
En resum, les gammapaties clonals en pacients infectats pel VHB sovint estan impulsats pel VHB. Aquest estudi demostra la importància dels tractaments antivirals tant per als pacients amb VHB i gammapaties clonals i també en els casos en què estiguin impulsades pel VHC, inclòs el mieloma múltiple (MM). El tractament antiviral s’ha de prescriure com més aviat millor en el tractament de les gammapaties clonals lligades al VHB o al VHC, idealment a l’etapa inicial de les gammapates monoclonals d’importància indeterminada (GMSI).
Resum d´article: Impact of viral hepatitis therapy in multiple mieloma
Ref: A. Rodríguez-García et al. Haematològica | 109 , 272-282. Jan 2024
(traducció i adaptació ASSCAT)

by Comunicació ASSCAT | 21/03/2023
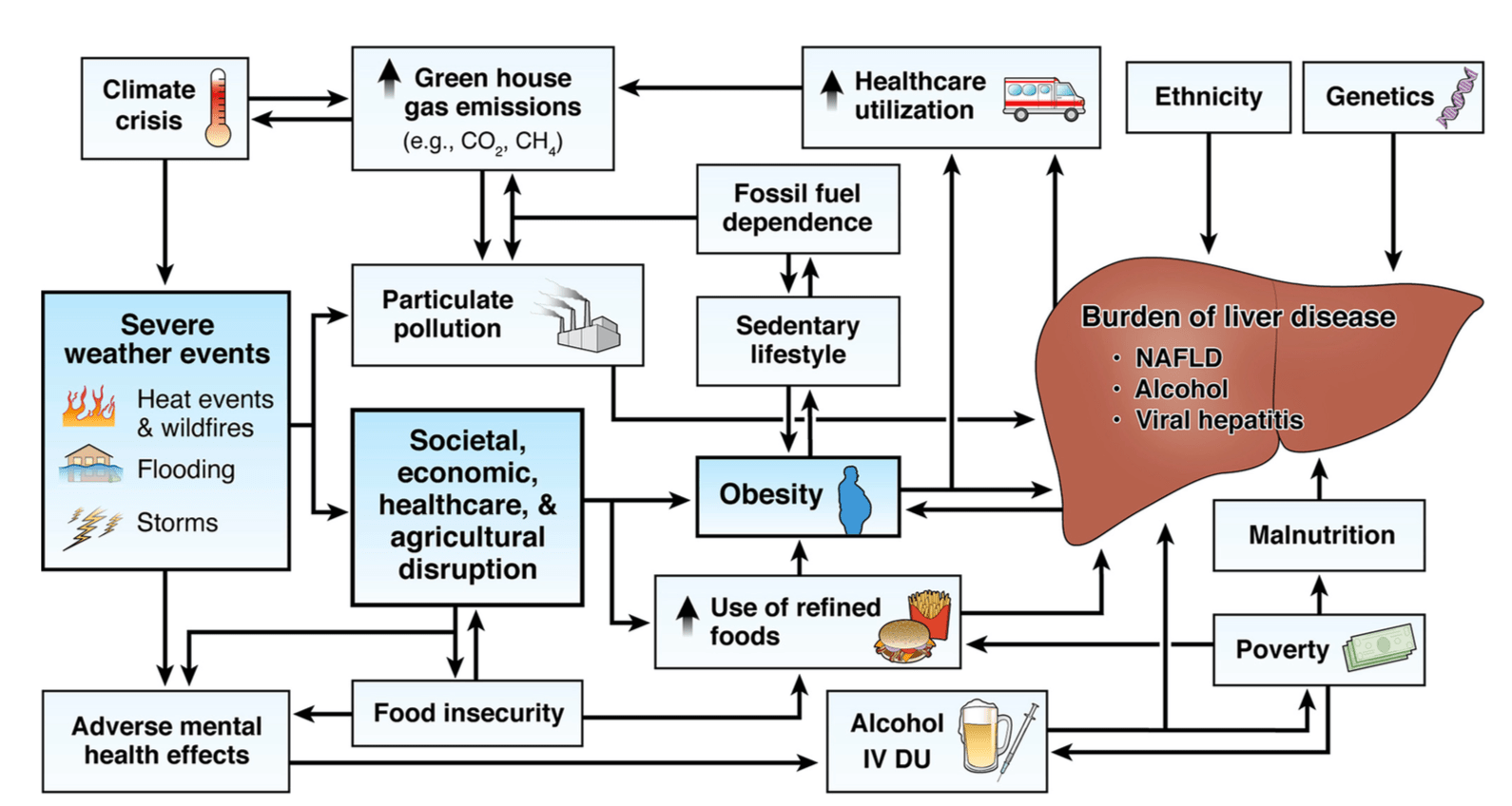
L’impacte de la crisi climàtica a la salut: del global a l’específic del fetge
S’està reconeixent que la crisi climàtica és una de les majors amenaces per a la salut mundial del segle XXI, perquè el canvi climàtic s’associa a malalties.
Ja estem veient l’impacte negatiu a la salut mundial degut a l’augment de la temperatura i la contaminació de l’aire. Un episodi notable va ser l’onada de calor extrem a Europa a l’estiu del 2003, que va produir un excés de morts. S’estima que van ser 70.000 morts de més a tot Europa, de les quals el 20% a Londres i el 70% a Paris, atribuïdes al canvi climàtic induït per l’home o antropogènic.
El canvi climàtic també afecta als determinants socials i ambientals de la salut, com l’aigua i la seguretat alimentària, l’estat mental i un fàcil accés a l’atenció mèdica assequible, l’exercici i altres activitats físiques, la manca dels quals s’associen a canvis negatius que tenen efectes nocius a la salut a nivell mundial.
En particular i des de la perspectiva de l’hepatologia, la malaltia hepàtica causa aproximadament 2 milions de morts a l’any a tot el món, i aquesta xifra de pacients de malaltia hepàtica continua creixent. Els factors que causen el canvi climàtic i el deteriorament de la salut mundial en general també poden exercir un paper important en el desenvolupament d’una sèrie de malalties hepàtiques, la majoria de les quals (potser totes) són prevenibles. Aquesta explicació pot contribuir a l’observació que, entre el 1990 i el 2017, gairebé tots els països del món van informar de l’augment en la prevalença de la malaltia del fetge gras no alcohòlic (NAFLD, per les seves sigles en anglès). Aquesta és una malaltia hepàtica que té efectes climàtics i ecològics adversos.
Encara que es requereix més investigació per comprendre la connexió entre el canvi climàtic i la malaltia hepàtica, aquest comentari s’enfoca en dos punts: 1) l’efecte del canvi climàtic a la malaltia hepàtica i viceversa, i 2) com idear solucions des de l’hepatologia sostenibles que puguin abordar els reptes plantejats. Aquesta és una estratègia global considerant les especialitats relacionades amb l’hepatologia: gastroenterologia i endoscòpia així com una perspectiva global dels sistemes de salut.
Reflexions sobre possibles solucions d’Hepatologia Sostenible front al repte de les interaccions recíproques entre el canvi climàtic i la malaltia hepàtica
Veiem una clara necessitat d’educar-nos a nosaltres mateixos, als nostres pacients, al públic i a les autoritats sanitàries sobre la relació entre el canvi climàtic i la prevalença i l’atenció a la malaltia hepàtica. Hem d’avançar urgentment cap a un model d’atenció més sostenible a la malaltia hepàtica, destacant els seus beneficis potencials pels pacients i els sistemes d’atenció mèdica, tant en relació amb les finances individuals com institucionals, i no menys important per a la salut del planeta.
Com a enfocament general, es pot raonar que les mateixes intervencions podrien millorar tant el canvi climàtic com la malaltia hepàtica, per exemple, fomentant l’activitat física, com caminar i anar en bicicleta en lloc de transport motoritzat. Tot i que és intuïtiu que existeix un impacte de la pràctica de l’hepatologia clínica al medi ambient i una associació entre la malaltia hepàtica i el clima.
Alhora i juntament amb l’hepatologia, es desenvolupa el concepte d’un futur més sostenible per a l’endoscòpia, el qual ha estat promogut pel “Grup d’Endoscòpia Verda”, motivat per l’observació negativa que l’endoscòpia és la tercera font de malbaratament en un hospital típic.
Aquí es presenten algunes solucions que podrien reduir tant el canvi climàtic com les malalties hepàtiques.
1) Guia per a l’Hepatologia Sostenible
L’abordatge dels factors que es sap afavoreixen el canvi climàtic, és vital per restaurar i mantenir la salut del fetge humà i un medi ambient saludable. Per exemple, les dietes basades en plantes (a diferència de la carn vermella i els aliments ultraprocessats) tenen una empremta de carboni més baixa que una dieta occidental típica, i s’estima que estan associades amb una reducció de les emissions de gasos d’efecte hivernacle de fins un 84% i un menor risc de NAFLD.
L’exercici regular redueix la incidència de fetge gras i, per tant, ha de promoure’s per reduir l’obesitat. Això es relaciona amb la dependència del transport motoritzat. Si la persona canviés un viatge al dia en cotxe per un en bicicleta, això reduiria l’empremta de carboni d’aquella persona en aproximadament 0,5 tones durant un any. Necessitem reformular l’obesitat i la NAFLD com a problemes socials, en lloc de centrar-nos únicament en la responsabilitat individual; necessitem fer campanya per instaurar mesures públiques (promoció de viatges actius, reducció de la contaminació de l’aire i dietes més saludables) que beneficiaran als nostres pacients, i a tots i també al medi ambient.
2) Serveis d’hepatologia sostenibles
La pràctica clínica sostenible s’han d’aplicar a totes les especialitats mèdiques i no són específiques de l’hepatologia, sinó que han d’adaptar-se per satisfer les circumstàncies de cada especialitat. La indústria de la salut és una font important de gasos d’efecte hivernacle a nivell mundial; als Estats Units, per exemple, el sector de la salut representa aproximadament el 8,5% de les emissions nacionals de carboni. El cost estimat de les deixalles al sistema d’atenció de la salut dels EUA és aproximadament el 25% de la despesa total en atenció de la salut. El sector assistencial ha de responsabilitzar-se de la seva contribució al canvi climàtic i prestar urgentment serveis sostenibles, inclosa l’atenció responsable a pacients amb malalties hepàtiques. Els objectius de l’atenció mèdica sostenible són la prevenció, l’empoderament i l’autocura del pacient, la prestació de serveis eficients i la provisió d’alternatives baixes en carboni.
Al simplificar la pràctica clínica, com repetició de proves i visites clíniques innecessàries, esperaríem reduir les emissions de gasos d’efecte hivernacle que resulten de l’eliminació de materials d’un sol ús utilitzats i del transport motoritzat no necessari, millorant així la salut del planeta. S’han d’idear solucions creatives que minimitzin els costos relacionats amb les deixalles i els impactes ambientals negatius alhora que es preserven l’atenció al pacient i als avenços científics. En aquest context, hem de desenvolupar pautes i criteris per determinar si el seguiment dels pacients ha de ser presencial o en determinats casos mitjançant alguna forma de contacte remot, i amb quina freqüència. De manera similar, necessitem dades sobre el valor de les proves no invasives per avaluar la progressió de la malaltia i indicar la necessitat de proves invasives.
3) S’ha de posar èmfasi la prevenció primària en Hepatologia
Prevenir en lloc de curar és un tema clau de sostenibilitat descrit pel Centre per a l’Atenció de la Salut Sostenible del Regne Unit, que també va ser abordat recentment per la Comissió EASL-Lancet. A l’últim comentari no es va discutir específicament un vincle amb el canvi climàtic, potser destacant un manca de consciència a la comunitat d’hepatologia. La Comissió EASL-Lancet, que es va centrar en protegir a la propera generació de les complicacions i la mortalitat prematura per malaltia hepàtica, ha proposat enfocar la prevenció i el diagnòstic precoç en el tractament de les malalties hepàtiques, objectius fonamentals de l’Hepatologia pel futur proper. Aquest canvi conceptual també podria reduir l’impacte climàtic negatiu del sector salut.
4) Exemples de serveis sostenibles en Hepatologia (és a dir, prestació de serveis i alternatives baixes en carboni)
La pandèmia de COVID-19 ha precipitat una reavaluació de la prestació de serveis mèdics. Fins i tot abans de la pandèmia de COVID-19, es va parlar sobre una major prestació de serveis sostenibles dins de l’Hepatologia. Hi ha hagut un moviment cap a la reducció de l’ús de proves invasives mitjançant l’ús de biomarcadors serològics i algoritmes per diagnòstic diferencial clínic i bioquímic. Una endoscòpia ambulatòria, sense sedació, es pot realitzar durant una visita clínica de rutina, estalviant un viatge addicional del pacient per a l’endoscòpia i la necessitat d’acompanyament, i a més els materials d’un sol ús utilitzats per a la sedació. S’havien informat avenços amb la telemedicina abans que aquest servei es generalitzés, i va ser adoptat, per exemple, al lliurament de tractament de l’hepatitis C als reclusos a presons del Regne Unit.
L’era de la COVID-19 ha obligat als equips d’Hepatologia de tot el món a explorar diferents formes de treballar; moltes d’aquestes noves vies compleixen els criteris per a una atenció sanitària sostenible. En una unitat de trasplantament de fetge del Regne Unit, es va adoptar una via d’avaluació de trasplantament virtual, el que va resultar en una reducció significativa dels viatges de pacients. Les consultes per telèfon i vídeo (“virtuals”) s’han adoptat àmpliament i podrien comportar estalvis significatius de carboni (principalment a l’evitar els viatges dels pacients). Les dades d’hepatologia ambulatòria del Royal Cornwall Hospital al Regne Unit demostren que des de l’inici de la pandèmia, s’han estalviat més de 120.000 milles de pacients, gràcies a les consultes virtuals, amb un estalvi d’emissions de CO2 equivalent a 97 viatges en avió de Londres a Nova York (W Stableforth, comunicació personal, gener del 2022). No obstant, l’entusiasme per la telemedicina ha d’acollir-se amb cautela perquè cal més informació. L’Hepatologia ambulatòria virtual és atractiva, però pot no ser necessàriament la panacea per a un servei d’Hepatologia Sostenible.
La millora dels serveis d’Hepatologia amb una qualitat sostenible serà obligatòria a la pràctica clínica habitual, inclosa la reducció dels residus i les visites no necessàries a l’hospital en un ampli espectre de malalties hepàtiques, com en pacients estables i ben compensats amb cirrosi, hepatitis autoimmune, colangitis biliar primària, i NAFLD, per a qui les proves no invasives, la telemedicina i la detecció de varius poden ser suficients.
Una crida a l’acció a actualitzar-se
L’acció decisiva dins de la comunitat d’Hepatologia amb respecte a la crisi climàtica està endarrerida; i no es pot continuar amb “com sempre”. Les societats d’especialistes en hepatologia, juntament amb la ciutadania, els pacients, els polítics i els investigadors (que representen tant a la ciència com a la indústria) han de treballar junts per abordar les amenaces vinculades amb el canvi climàtic i la malaltia hepàtica. Aquelles persones que són conscients d’aquestes connexions clima-hepatologia han d’estar a l’avantguarda per treballar en aquests conceptes dins de les seves organitzacions. Un dels objectius del comentari actual és crear consciència dins dels àmbits de l’hepatologia sobre el vincle entre el canvi climàtic i la malaltia hepàtica. Les mesures pràctiques han de ser preses per metges individuals, departaments, organitzacions d’atenció mèdica i societats professionals. En conseqüència, els objectius més amplis dels hepatòlegs han de ser:
- Crear consciència sobre el vincle recíproc entre el canvi climàtic i la malaltia hepàtica, que inclou la formació pre-graduada a la facultat de medicina i la formació especialitzada.
- Facilitar la recerca sobre l’impacte del clima al fetge i l’atenció mèdica relacionada amb el fetge.
- Promoure la consciència de com les formes de vida poden tenir un impacte positiu en la prevenció de malalties hepàtiques i la crisi climàtica, i advocar per aquests canvis de comportament i estil de vida.
- Reduir els contactes d’atenció mèdica de baix valor en Hepatologia, per exemple, reduir les visites i procediments presencials que no siguin necessaris.
- Promoure serveis d’hepatologia sostenibles i bones pràctiques entre col·legues, principalment a través de conferències virtuals, simpòsiums i reunions interactives de grups petits intercalades amb reunions socials, educatives i presencials.
- Desenvolupar conjunts estandarditzats de mètriques (protocols) de sostenibilitat específiques per a Hepatologia.
- Advocar per inversions governamentals, per exemple, polítiques per reduir l’impacte nociu de l’alcohol, prohibir la comercialització de menjar ràpid, promoure aliments saludables i fer que l’exercici sigui gratuït i accessible per a tots.
Resum
Ha reconèixer-se l’associació entre el canvi climàtic i la salut i la malaltia hepàtica i la necessitat de Serveis d’Hepatologia Sostenibles. Com va dir el president Barack Obama a la Cimera sobre el Canvi Climàtic de l’ONU el 2014: “Som la primera generació en sentir l’impacte del canvi climàtic i l’última generació que pot fer quelcom al respecte”. Com a hepatòlegs, ara hem de tenir en compte aquest missatge i treballar junts per la salut dels nostres pacients i del planeta proporcionant una Hepatologia Sostenible des del punt de vista mediambiental.
Font: journal-of-hepatology.eu
Referència: https://doi.org/10.1016/j.jhep.2022.02.012
Article traduït i adaptat per l’ASSCAT

by Comunicació ASSCAT | 14/03/2023
A la malaltia del fetge gras no alcohòlic (NAFLD, per les seves sigles en anglès) s’aconsellen canvis en l’estil de vida, però si el pacient desconeix la gravetat de la seva malaltia hepàtica és més difícil el compliment d’aquestes.
Es va enquestar a pacients amb NAFLD/NASH per identificar àrees de manca de coneixement sobre l’estadi de fibrosi i la seva associació amb l’adherència a canvis en l’estil de vida. Els descobriments van mostrar que aquells amb un Índex de Massa Corporal (IMC) ≥35 tenien més del doble de probabilitats de no conèixer el seu estadi de fibrosi i que el desconeixement de la fibrosi hepàtica en les persones amb obesitat moderada o greu es va correlacionar significativament amb el compliment deficient dels canvis en l’estil de vida prescrits pel seu especialista. Donat que l’estadi de fibrosi s’està convertint en el principal predictor pronòstic de la progressió de la malaltia per NAFLD, si millora la comunicació entre el pacient i el metge, especialment per a les persones amb obesitat, en particular sobre l’estadi de fibrosi hepàtica, els seus riscos associats i com mitigar-los, a més s’objectiva la necessitat de promoure programes educatius pel pacient per donar suport els canvis en la dieta i estil de vida, que han de ser inclosos a l’agenda de salut del fetge.
Antecedents i objectius:
Encara que les intervencions en l’estil de vida poden revertir la progressió de la malaltia en persones amb malaltia del fetge gras no alcohòlic / esteatohepatitis no alcohòlica (NAFLD/NASH), el desconeixement de la gravetat de la malaltia podria comprometre els canvis de comportament. Les dades d’aquesta primera enquesta transversal internacional de persones amb NAFLD/NASH es van emprar per identificar les àrees de no coneixement a l’estadi de fibrosi, la seva repercussió en el pronòstic i la seva associació amb l’adherència als ajustaments de l’estil de vida.
Mètodes:
Es va convidar a adults NAFLD/NASH registrats a la plataforma Carenity a participar en una enquesta online de 20 minuts i sis seccions al Canadà, França, Alemanya, Italià, Espanya i el Regne Unit per descriure la seva experiència amb NAFLD/NASH i la seva cura (N = 1.411). es van realitzar estudis estadístics per estimar l’efecte de les variables sobre el desconeixement de l’estadi de fibrosi i la possible mala adherència als canvis en l’estil de vida.
Resultats:
Al grup d’estudi, el 15,5% presentava obesitat i el 59,2% desconeixia el seu estadi de fibrosi. Després de múltiples ajustaments, les persones amb un Índex de Massa Corporal (IMC) ≥35 tenien més del doble de probabilitats de no conèixer el seu estadi de fibrosi, i les persones amb un IMC >30 tenien un risc tres cops major de tenir una mala adherència als canvis en l’estil de vida. El desconeixement de l’estadi de la fibrosi també es va associar significativament amb una mala adherència als ajustaments de l’estil de vida.
Conclusions:
Donat que l’estadi de fibrosi és el principal factor pronòstic de la malaltia, és molt necessari millorar la comunicació entre el pacient i el metge, especialment per a les persones amb obesitat, sobre l’estadi de fibrosi hepàtica, els seus riscos associats i com mitigar-los. La capacitació dels professionals de la salut i la promoció de programes educatius per a pacients per donar suport als canvis de comportament també han d’incloure’s a la l’agenda de la salut del fetge.
Introducció
El ràpid augment de l’epidèmia d’obesitat a tot el món, juntament amb el possible fi de l’epidèmia del virus de l’hepatitis C (VHC), possibilitat per l’ús generalitzat de la teràpia antiviral d’acció directa (AAD), han canviat les estratègies pel maneig de la malaltia hepàtica als pacients amb obesitat. La resistència a la insulina és clau a la patogènesi de la NAFLD, i és molt freqüent en persones amb diabetis i/o obesitat.
NAFLD inclou un espectre de condicions que van des de l’esteatosi (és a dir, excés de greix al fetge) fins a l’esteatohepatitis no alcohòlica (NASH), que és una etapa inflamatòria i fibròtica de NAFLD i que pot progressar a complicacions hepàtiques greus com cirrosi i càncer. Actualment s’estan desenvolupant diversos medicaments per limitar la inflamació i la progressió a etapes avançades de fibrosi hepàtica. Paral·lelament, existeix una evidència creixent que les intervencions en l’estil de vida (per exemple, canvis a la dieta i realitzar exercici) són un enfocament efectiu de primera línia pel maneig i la prevenció de NAFLD i de NASH. Per exemple, el consum de productes específics rics en polifenols (com el cafè i el té verd, en particular) pot retardar potencialment la progressió de NAFLD i de fibrosi. En conseqüència, els ajustaments a l’estil de vida han d’implementar-se des de la primera evidència d’esteatosi.
S’ha demostrat que la pèrdua de pes substancial reverteix la malaltia hepàtica en pacients amb esteatosi. No obstant, els canvis sostinguts en l’estil de vida i la pèrdua de pes poden ser objectius difícils d’assolir en aquesta població. L’entrenament intensiu necessari per promoure l’adherència a la dieta i als programes d’estabilització també poden ser costosos i insostenibles. Els hàbits nutricionals saludables, com seguir una dieta mediterrània, han demostrat tenir èxit en la reducció del contingut de greix al fetge, fins i tot sense pèrdua de pes.
El principal risc en pacients amb NAFLD/NASH és la progressió de la fibrosi. Els riscos per a la salut associats amb aquesta progressió sovint es subestimen. Fins i tot a la nomenclatura de la malaltia, els termes ‘gras’ i ‘no alcohòlic’ s’incorporen a la definició, el que debilita el risc de fibrosi en comparació amb el risc de ‘greix’, el que es trasllada al diàleg que equips d’atenció mèdica tenen amb els pacients. En conseqüència, com a resultat de la desinformació i la manca de comunicació, les persones amb NAFLD/NASH poden subestimar la gravetat de la malaltia, veient-la només com un problema de pèrdua de pes, i no ser conscients de la importància d’avaluar i controlar l’estadi de fibrosi. Actualment, no es sap fins a quin punt el desconeixement de l’estat de fibrosi pot portar a les persones amb NAFLD/NASH a subestimar la gravetat de la malaltia i obstaculitzar els esforços dels professionals per encoratjar a aquestes persones a adherir-se als ajustaments de l’estil de vida.
Van realitzar la primera enquesta internacional de persones amb NAFLD/NASH per identificar si la manca de coneixement sobre l’estat de la fibrosi s’associava a una mala adherència als canvis a l’estil de vida.
Discussió
En aquest estudi s’investiguen les percepcions i experiències de les persones amb NAFLD/NASH amb la seva malaltia i l’atenció rebuda i és el primer estudi multinacional que realitza una exploració profunda del coneixement d’aquesta població sobre la seva malaltia i les seves necessitats. Hi ha dos descobriments principals: en primer lloc, les persones amb obesitat greu van ser, paradoxalment, les que més freqüentment van informar no conèixer el seu estadi de fibrosi. En segon lloc, la mala adherència als canvis a l’estil de vida va ser més freqüent en persones que desconeixien el seu estadi de fibrosi i en persones amb obesitat. Un descobriment secundari, però important, va ser que les dones eren més propenses a informar una mala adherència als canvis en l’estil de vida en comparació amb els homes.
Controlar l’estadi de fibrosi en persones amb NAFLD/NASH és un pilar del maneig de la malaltia degut al pronòstic negatiu degut a la seva progressió. Malauradament, identificar nous marcadors no invasius de fibrosi per a subtipus de pacients i pel control de l’efectivitat de les intervencions és un repte. Paradoxalment, mentre que la recerca sobre el maneig clínic de les persones amb NAFLD/NASH, els nous tractaments i els enfocaments combinats amplien les perspectives d’atenció per aquesta població de pacients, els nostres resultats van mostrar una profunda manca de coneixement sobre la malaltia, i especialment sobre l’estadi de fibrosi, en un nombre considerable de participants en aquest estudi.
Aquesta manca de coneixement depèn clarament de la qualitat i quantitat de la comunicació entre el pacient i el proveïdor, com ho va confirmar el fet que les persones conscients de la seva etapa de fibrosi van informar haver discutit les seves proves hepàtiques amb el seu metge a l’any anterior i haver rebut més informació d’ells. En especial referien haver rebut una explicació general sobre la seva etapa NAFLD/NASH del seu metge principal. La manca d’informació destacada aquí pot reflectir el fet que alguns professionals van tenir un coneixement limitat sobre la malaltia i que alguns només fessin un ús limitat dels marcadors de fibrosi. Investigacions prèvies van trobar que només el 18%, el 30% i el 65% dels metges d’atenció primària, endocrinòlegs i gastroenteròlegs, respectivament, van informar usar puntuacions de fibrosi a la pràctica clínica, i que menys de la meitat dels endocrinòlegs i metges d’atenció primària van indicar que derivarien a un pacient amb sospita de NASH a un especialista. Per millorar la informació als pacients, els proveïdors d’atenció mèdica han de mantenir una conversa més exhaustiva amb ells sobre NAFLD/NASH (per exemple, lliurar fulletons informatius com: ‘Malaltia hepàtica: una guia pel pacient’), que cobreix la malaltia en detall i va ser redactada amb representants de grups de pacients, metges i experts en salut pública.
El número de professionals d’atenció mèdica que gestionaven la malaltia del participant (NAFLD/NASH) s’associava amb un millor coneixement de l’estadi de la fibrosi. Aquesta correlació ha d’interpretar-se com un indicador indirecte de la gravetat de la malaltia (és a dir, els pacients amb un estadi de fibrosi més greu són més conscients d’ella), però també està rebent una atenció més integral que satisfà les necessitats d’aquesta població en termes d’accés i recepció de l’atenció. Aquest resultat està en línia amb la hipòtesis que les persones amb malaltia avançada són més conscients de la seva etapa de fibrosi. Pel contrari, les persones amb obesitat, una població en risc de progressió de la fibrosi, tenien menys coneixement sobre el seu estat de fibrosi, potser perquè era més probable que els seus metges parlessin sobre els riscos associats amb el sobrepès i la importància de la pèrdua de pes per reduir el seu risc cardiometabòlic, i possibles complicacions cardiovasculars, que sobre la seva progressió de la fibrosi.
De fet, durant anys, la salut del fetge no s’ha prioritzat (i, en alguns casos, s’ha descuidat totalment) a les guies per a metges i infermeres pel maneig de persones amb obesitat. Tot i que no podem excloure que algunes actituds estigmatitzants per part dels professionals de l’atenció mèdica i la discriminació poden empitjorar els resultats, i és probable que alguns equips sanitaris puguin tenir una ‘inèrcia’, definida com la incapacitat d’establir objectius apropiats i escalar el tractament per assolir les fites del tractament, i tampoc poden brindar serveis específics i personalitzats. En qualsevol cas, el resultat és el mateix: les persones amb obesitat no reben informació completa sobre els riscos associats al fetge. A més, els pacients diagnosticats entre 1 i 5 anys abans de la data de l’enquesta tenien més probabilitats d’haver estat informats i, per tant, coneixien el seu estadi de fibrosi que els recent diagnosticats; aquesta associació va ser, sens dubte, una informació indirecta sobre l’atenció mèdica continuada i un millor record de la informació proporcionada pel personal de salut.
Quant a l’adherència als canvis en l’estil de vida, les persones que no tenien coneixement sobre la fibrosi hepàtica tenien un risc un 70% major d’una adherència deficient que aquelles que coneixien la seva etapa de fibrosi. Això confirma la nostra hipòtesis inicial, independentment del país d’origen. També trobem que el suport brindat per les infermeres pot fomentar la participació en els canvis de l’estil de vida necessaris per reduir la gravetat de NAFLD/NASH. Donat que les epidèmies d’obesitat i NAFLD/NASH continuen empitjorant i donat que els canvis a l’estil de vida són actualment l’estratègia més efectiva per revertir el curs de NAFLD/NASH, la participació de les infermeres als programes d’educació sobre el tractament pot ampliar el nombre de punts d’entrada per a malalties hepàtiques de l’atenció a persones amb NAFLD/NASH.
La participació d’infermeres, però també d’un altre personal d’atenció mèdica, en l’educació sobre el tractament del pacient pot ser particularment rellevant per a pacients amb obesitat, i també per a dones amb NAFLD/NASH, ja que en aquest estudi, ambdós grups tenien un major risc de no adherir-se als canvis d’estil de vida.
L’estudi va observar que un elevat percentatge de dones amb obesitat desconeixien el seu estadi de fibrosi hepàtica i tenien un risc gairebé 12 cops major de mala adherència als canvis de l’estil de vida. Això suggereix la necessitat d’intervencions específiques de gènere que es dirigeixin millor a les dones, en particular a les dones amb obesitat, ja que constitueixen un grup altament estigmatitzat en tots els entorns, inclosa l’atenció mèdica.
Tenint en compte els efectes del país, les persones a Itàlia tenien gairebé el doble de probabilitats de no conèixer la seva etapa de fibrosi en comparació amb el Regne Unit, on la manca de coneixement sobre l’etapa de fibrosi va ser menys freqüent que en altres països. No sabem si el millor coneixement sobre l’estat de la fibrosi en els pacients del Regne Unit pot interpretar-se en termes d’una millor informació proporcionada pels proveïdors de salut i, en última instància, de la preparació del país pel maneig de la malaltia. Els resultats d’una millor adherència als canvis d’estil de vida a Itàlia i Espanya podria reflectir la facilitat d’adoptar una dieta mediterrània, però també el fet que la prevalença d’obesitat és menor en aquests països.
Conclusions
Existeix un vincle seqüencial entre millorar la comunicació entre el pacient i el metge-infermeria sobre l’estadi de la fibrosi hepàtica i la progressió de la malaltia hepàtica, ja que una major consciència del pacient pot facilitar una millor adherència als canvis a l’estil de vida, el que en última instància condueix a una millor salut del fetge. Donat que l’avaluació de la fibrosi hepàtica s’està convertint en l’avaluació central per predir la progressió de la malaltia de NAFLD a etapes més avançades, el coneixement del pacients sobre el seu estadi de fibrosi ha de convertir-se en una prioritat per millorar la salut del fetge.
Malgrat la gravetat de la morbiditat i la mortalitat relacionades amb NASH, la comunicació entre el pacient i el metge, especialment per a les persones amb obesitat, sobre l’estadi de fibrosi, els seus riscos associats i com revertir-los, ha de millorar, ja que un millor coneixement del pacient equival a una millor adherència al tractament i una millora del fetge i de la salut general. La capacitació dels professionals de la salut i la promoció de programes educatius per a pacients per donar suport als canvis de comportament per prevenir la progressió de la NAFLD són intervencions que haurien d’incloure’s amb urgència a les agendes clíniques i de Salut Pública internacionals.
Font: Liver International
Referència: Carrieri P, Mourad A, Marcellin F, et al. Knowledge of liver fibrosis stage among adults with NAFLD/NASH improves adherence to lifestyle changes. Liver Int. 2022;42:984–994. doi: https://10.1111/liv.15209
Article traduït i adaptat per l’ASSCAT

by Comunicació ASSCAT | 15/09/2021
L’hepatitis no pot esperar. Tenim eines per detectar, prevenir i tractar la malaltia, però amb massa freqüència la descobrim massa tard. No té per què ser així.
Com a professional de la salut responsable del diagnòstic d’hepatitis viral i investigador, veig l’impacte devastador de l’hepatitis viral en pacients, famílies i comunitats.
L’hepatitis causa inflamació del fetge i se la coneix com un assassí silenciós; molts cops hi ha pocs o cap signe i símptoma precoç. Aproximadament 350 milions de persones a tot el món es veuen afectades per l’hepatitis, i la malaltia mata aproximadament a 1,4 milions de persones cada any, més que el VIH /SIDA.
Hi ha molt estigma en torn a l’hepatitis i com es contrau. Algunes persones pensen que és només una malaltia de certs grups de risc, especialment d’aquelles persones que s’injecten drogues. Aquesta és una forma en què l’hepatitis es pot propagar, però n’hi ha moltes altres, inclòs el contacte amb aliments o aigua contaminats, a través del sexe, de mare a fill o per contacte subcutani, intravenós o intramuscular amb fluids corporals d’una persona infectada.
Les hepatitis A, B, C, D i E són causades per cinc virus diferents que probablement han afectat als éssers humans durant milers d’anys. Les hepatitis B i C tenen el major impacte a tot el món; l’hepatitis B està directament associada amb més del 50% de tots els càncers de fetge i l’hepatitis C és la principal causa de trasplantament de fetge.
El diagnòstic precoç equival al tractament precoç
El diagnòstic precoç és fonamental pel tractament oportú i aturar la replicació viral de l’hepatitis, i és el pilar de les intervencions de salut mundial. Degut a que els signes o símptomes de la malaltia hepàtica sovint no són evidents fins que el fetge està greument danyat, és necessari un millor coneixement dels riscos d’infecció per hepatitis i les formes d’infecció entre la població en general i fins i tot amb els metges.
Els grans avenços de la ciència i la medicina han ajudat. De fet, hi ha vacunes (90% d’efectivitat) disponibles per a les hepatitis A i B, i els tractaments antivirals altament efectius poden aturar la replicació viral en les hepatitis B i C.
La clau? Aquests tractaments han d’aplicar-se el més aviat possible per evitar la progressió silenciosa de la malaltia. Per tant, el tractament precoç requereix d’un diagnòstic precoç i una major consciència mundial sobre l’hepatitis.
Coneixem el virus responsable de l’hepatitis B des de la dècada del 1960, gràcies al treball del Dr. Baruch Blumberg, l’aniversari del qual, el 28 de juliol, va ser escollit per commemorar el Dia Mundial de l’Hepatitis cada any. El Dr. Blumberg va obtenir la primera vacuna contra aquest virus i va ser guardonat amb el Premi Nobel el 1976.
Segons l’Organització Mundial de la Salut, o OMS, l’hepatitis B ha infectat a gairebé un terç de la població mundial i prop de 250 milions de persones estan infectades, especialment a l’Àsia i a l’Àfrica. Aquest virus és la principal causa de càncer de fetge a tot el món, i els països d’ingressos baixos i mitjans són els més afectats.
Aproximadament 70 milions de persones estan infectades per hepatitis C, amb un risc molt alt de desenvolupar lesions hepàtiques greus, com cirrosi (cicatrització) o hepatocarcinoma (càncer de fetge). La infecció primària pot tornar-se crònica en més del 50% dels casos. Malauradament, no s’ha desenvolupat una vacuna. Tanmateix, les píndoles de tractament oral (antivirals d’acció directa o AADs), fàcils d’administrar, poden curar aquesta infecció en menys de tres mesos en més del 95% dels pacients tractats, prevenint la progressió a cirrosi hepàtica o fins i tot càncer de fetge.
Formes simplificades de detectar l’hepatitis
És essencial el compromís de fer que el diagnòstic de l’hepatitis sigui fàcilment accessible i estigui disponible. Comptem amb sistemes analítics d’alta sensibilitat capaços de processar milers de mostres en una sola jornada laboral. Fins i tot en llocs remots on aquestes tecnologies no estan disponibles, tenim sistemes per obtenir mostres i enviar-les a laboratoris centrals. Per exemple, podem emprar sang capil·lar seca fixada en targetes de paper després d’una punxada al dit, o fins i tot proves serològiques de diagnòstic ràpid (anticossos) per detectar la presència d’antígens o anticossos virals en sang.
Gràcies a avenços com aquests, el diagnòstic d’hepatitis s’ha simplificat enormement, permetent el diagnòstic i tractament de milers de persones infectades que no haurien estat detectades amb els procediments clàssics. Però per a la gran majoria d’aquells que pateixen hepatitis B o C, l’accés al diagnòstic segueix estant fora del seu abast. Segons l’OMS, el 80% de les persones amb hepatitis no poden obtenir els serveis que necessiten per prevenir, detectar i tractar la malaltia.
A l’invertir ara en proves de diagnòstic i medicaments per tractar l’hepatitis B i C, milions d’éssers humans poden salvar-se i també reduir els costos relacionats amb l’atenció a llarg termini per a les complicacions greus d’aquestes infeccions com la cirrosi i el càncer de fetge.
El 28 de juliol és el Dia Mundial contra l’Hepatitis. Amb una persona que mor cada 30 segons per una malaltia relacionada amb l’hepatitis, fins i tot en l’actual crisi de COVID-19, estem ansiosos per actuar contra l’hepatitis viral.
Font: roche.com
Autor: Francisco Rodríguez-Frías. Departament de Bioquímica Clínica (Laboratoris Clínics). Hospital Universitari Vall d’Hebron, Barcelona
Article traduït per l’ASSCAT i publicat a ‘Voices’: Perspectives personals sobre ciència, salut i vida

by Comunicació ASSCAT | 22/06/2021
A l’ASSCAT considerem aquesta entrevista molt interessant i clara i, sobretot, volem destacar que diu molt sobre la personalitat dels tres científics premiats.
Els premis Nobel
Fa més de tres dècades, el treball fonamental de tres científics va conduir a un gran avenç en el camp de l’hepatologia: el descobriment del virus de l’hepatitis C (VHC) com una de les principals causes de malaltia hepàtica a tot el món. Harvey J. Alter, MD (Instituts Nacionals de Salut, Bethesda, EUA), Michael Houghton, PhD (Universitat d’Alberta, Edmonton, Canadà) i Charles M. Rice, PhD (Universitat Rockefeller, Nova York, EUA) van ser guardonats amb el Premi Nobel de Medicina el 2020 per la seva tasca pionera.
El descobriment del virus de l’hepatitis C (VHC) va assentar les bases per prevenir i tractar la malaltia hepàtica avançada i el càncer hepàtic causat pel VHC, el que va portar al desenvolupament de noves eines de diagnòstic clínic i a disposar de tractaments curatius eficaços que van salvar milions de vides. En aquesta entrevista pel Journal of Hepatology, els tres científics i estimats col·legues discuteixen aspectes clau de les preguntes que van perseguir en aquest moment, els laboriosos passos que van dur a terme al seu descobriment pioner, la traducció a proves de diagnòstic, desenvolupament de fàrmacs i vacunes, juntament amb els nous reptes del futur i les implicacions del seu treball per a d’altres malalties virals. A més, també comparteixen les seves experiències personals com científics.
La cerca d’un virus desconegut en receptors de transfusions de sang
A mitjans de la dècada del 1970, al Departament de Transfusió de Sang dels Instituts Nacionals de Salut dels EUA a Bethesda (Maryland), Harvey J. Alter estava estudiant l’aparició d’hepatitis en receptors de transfusions de sang utilitzant anàlisis de sang pels virus de les hepatitis A i B. Durant els seus estudis, Alter i els seus col·legues van notar que el tipus d’hepatitis observat en un nombre considerable de pacients era causat per un altre tipus de virus. Una dada inesperada va ser que les mostres de sang d’aquests pacients podrien transmetre la malaltia als ximpanzés. Quan se li va preguntar a Harvey J. Alter quan li va quedar clar que hi havia un virus no A, no B, va respondre: “El 1973, vam podem usar assajos sensibles per a l’antigen de superfície i l’anticòs de l’hepatitis B per analitzar mostres emmagatzemades dels casos d’hepatitis post-transfusió catalogats inicialment com NoA-NoB, es va demostrar que aproximadament el 70% dels casos associats a transfusions no eren deguts al VHB. El 1973, Feinstone, Kapikian i Purcell van descobrir el virus de l’hepatitis A mitjançant microscopia electrònica immunitària. Immediatament vam enviar les nostres mostres dels casos no B a Feinstone i va descobrir que ni un sol cas estava relacionat amb el VHA. Va ser llavors quan vam decidir que si aquests casos no eren A ni B, els anomenaríem no A, no B. En realitat, no el vam anomenar VHC en aquell moment perquè encara no havíem provat la transmissibilitat en el model de ximpanzé i perquè no sabíem si estàvem tractant amb un o diversos agents no B”.
La investigació d’Alter havia identificat una forma nova i diferent d’hepatitis viral crònica. No obstant, els mètodes clàssics de descobriment de virus, com la visualització de partícules virals, no van ser eficaces per aïllar aquest nou virus. Què es sabia sobre la càrrega clínica del virus no A, no B abans del descobriment? Només es va considerar rellevant en l’àmbit de la donació de sang? Segons Alter: “La resposta inicial al descobriment d’una nova forma d’hepatitis associada a transfusions, fora de l’àmbit de les transfusions de sang, va ser aclaparadora. Donat que la majoria dels casos eren asimptomàtics i la majoria de les elevacions dels enzims només eren modestes, molts es van preguntar si es tractava d’una forma important de malaltia hepàtica o simplement d’una transaminitis post-operatòria benigna. Tot això va canviar quan vam combinar els nostres resultats amb els del Servei de Fetge dels NIH (NIDDK) encapçalat en aquell moment per Anthony Jones i Jay Hoofnagle, i més tard amb Adrian DeBisceglie, i vam realitzar biòpsies de fetge en 39 pacients amb hepatitis crònica no A, no B i després vam seguir realitzant biòpsies de control en 20 d’aquests pacients. En un estudi publicat el 1979 a Annals of Internal Medicine amb Marvin Berman com a primer autor, vam trobar que el 20% (8/39) dels pacients amb infecció crònica van progressar a cirrosi, que 3 d’aquests 8 van morir d’insuficiència hepàtica i que 3 més tenien una malaltia hepàtica greu quan van morir a causa de la seva malaltia cardíaca subjacent. Aquest estudi va col·locar a l’hepatitis no A i no B en un nou context com una malaltia progressiva i de vegades fatal i va despertar l’interès de la comunitat d’hepatologia. Els estudis sobre hepatitis no A, no B i la seva relació amb les malalties del fetge de sobte van aflorar i aquesta malaltia silenciosa es va tornar molt sorollosa”.
Quan se li va preguntar quina era l’evidència d’un virus no A no B no C fa 30 anys, després del descobriment del VHC, i quina és l’evidència actual, Harvey J. Alter va explicar: “A la nostra sèrie d’estudis prospectius, vam trobar, després de la clonació del VHC, que hi havia una petita proporció de pacients que complien els criteris mínims d’augment d’ALT per a la seva classificació com hepatitis associada a transfusions, però que donaven resultats negatius per a VHA, VHB, VHC i VHE. En retrospectiva, tots aquests casos tenien elevacions d’ALT de molt baix nivell, la majoria de les quals eren transitòries. A mida que vam continuar amb el seguiment dels pacients després de la introducció de les proves de rutina dels donants de sang pel VHC el 1992, no vam trobar més d’hepatitis no A, no B, no C i aquests casos van desaparèixer simultàniament. Aquestes elevacions menors d’ALT poden ser degudes a fetge gras, alcohol o per medicació. Vam intentar excloure les causes no virals en la mesura del possible, però aquest és un esforç imprecís. Durant aquest llarg període, vam estudiar altres agents d’hepatitis no ABC proposats, inclosos GBV, SEN virus, TTV i HGV. Els nostres estudis van mostrar que aquests agents eren ubics als éssers humans, però no tenien una relació específica amb l’hepatitis associada a transfusions. La conclusió és que no crec que existeixi actualment un agent d’hepatitis humana que no sigui ABCDE. Si és així, sembla ser clínicament irrellevant”.
El descobriment del virus de l’hepatitis C: Trobar l’agulla en el paller
El VHC, tal i com el coneixem avui en dia, només s’identificaria 16 anys després de la identificació de NoA-NoB, gràcies al descobriment del genoma viral per Michael Houghton i els seus col·legues. A l’aplicar un enfocament que s’usava normalment per clonar gens en biologia molecular i cel·lular, Houghton i els seus col·legues van identificar la presència d’anticossos contra proteïnes virals en individus amb hepatitis NoA-NoB. El seu treball va desentranyar al VHC com l’agent responsable i fins llavors no aparegut.
Li vam preguntar a Michael Houghton com de laboriós va ser el mètode que es va aplicar per identificar el VHC i en què es diferenciava del que s’usava abans pel descobriment del virus. Al descriure el seu enfocament, Houghton va dir: “Treballant en estreta col·laboració amb Qui-Lim Choo i George Kuo en Chiron i Dan Bradley al CDC, vam utilitzar un mètode proteòmic d’immunocribratge de fagos cec que mai abans s’havia emprat per identificar per primer cop un virus. Era una possibilitat remota perquè no sabíem si existien anticossos contra l’agent NoA-NoB (no s’havien identificat en aquell moment i sabíem qualsevol que fossin els agents esquius, causava una malaltia persistent que suggeria una resposta immune deficient) i fins i tot si els pacients desenvolupaven anticossos, si tenien suficient títol i afinitat. Es sabia que aquell mètode era arriscat fins i tot quan es disposava d’anticossos ben caracteritzats i d’alta afinitat. Vam examinar les nostres biblioteques de clons amb molts sèrums diferents, obtinguts en la fase de convalescència, procedents d’humans i de ximpanzés, aparentment sense èxit. Finalment, el que va funcionar va ser el sèrum d’un pacient amb infecció crònica que tenia nivells d’ALT inusualment alts”.
A mida que avançava la discussió, vam preguntar si alguna institució acadèmica en aquell moment hauria tingut la mà d’obra per aplicar la tecnologia o si l’aplicació només era manejable en un format industrial. Houghton, que en aquell moment treballava a Chiron Corporation a Emeryville (Califòrnia), va respondre: “La cerca de l’agent etiològic de l’hepatitis NoA-NoB transmesa per sang es va realitzar a molts laboratoris de tot el món, fins i tot en l’àmbit acadèmic. Però donat que era un projecte extremadament difícil i a llarg termini, i no era probable que donés resultats positius durant molts anys, no era molt adequat pels centres acadèmics en general, ja que els estudiants i post-doctorats necessiten projectes més assolibles per a les seves carreres. Dit això, desitjo que més investigadors acadèmics dediquin part del seu temps a explorar les principals malalties en el futur. No és necessari que sigui a temps complet, com ho va ser en el nostre cas durant 7 anys, però almenys com un projecte paral·lel, ja que en l’actualitat hi ha encara tantes malalties importants sense resoldre i es necessita que se’ls hi apliqui més capacitat intel·lectual”.
Després dels descobriments d’Alter i Houghton, encara es necessitaven més estudis i proves per demostrar que el VHC podia per si sol induir una malaltia hepàtica. Els estudis de Charles M. Rice, mentre treballava com a viròleg a la Universitat de Washington a St. Louis (Missouri, EUA), van ser decisius: després del seu descobriment d’una regió prèviament no caracteritzada en l’extrem 3’ del genoma del VHC, ell i els seus col·laboradores van començar a utilitzar un enfocament d’enginyeria genètica per generar ARN del VHC incloent aquesta regió. A l’utilitzar l’aïllat del VHC H77 ben caracteritzat d’Alter, van crear la seva pròpia biblioteca de clons d’ADNc. Gràcies a aquest enfocament, els investigadors van poder produir un clon de longitud completa, que eventualment va causar una infecció viral efectiva i subseqüent malaltia hepàtica en ximpanzés transfectats. Amb això es va demostrar que el VHC només és la causa de l’hepatitis viral i la malaltia hepàtica.
Canviar el resultat en la salut i en la vida dels pacients mitjançant una ràpida traducció a aplicacions clíniques
Després de comprendre i desentranyar la virologia molecular, la immunologia, la patogènia i l’epidemiologia de la infecció pel VHC, el següent pas natural havia de ser el desenvolupament d’eines de diagnòstic adequades. Li vam preguntar a Michael Houghton si podia descriure els primers passos després de la identificació del VHC pel desenvolupament de les eines de diagnòstic. Va relatar les seves primeres experiències: “Vam identificar un epítop de cèl·lules B immunodominant com a resultat de les tècniques que vam usar per identificar inicialment el VHC i, per tant, el primer clon va codificar un bon antigen per ser usat com a diagnòstic. Ràpidament després, vam mapejar molts altres epítops de cèl·lules B usant immuno-screening d’ADNc superposat amb el que després es van desenvolupar diagnòstics cada cop més sensibles. A més, vam descobrir que la regió 5 ‘no traduïda del genoma de l’ARN estava molt conservada i era una regió ideal per desenvolupar proves NAT (detecció d’àcids nucleics)”.
A més de la implementació dels tests de diagnòstic i millorar la seguretat dels productes sanguinis, el descobriment del VHC ha estat de suma importància per a diversos aspectes de la biologia. Quan se li va preguntar quin paper va tenir la detecció del VHC en el desenvolupament general de la tecnologia de PCR i la seva aplicació en el diagnòstic clínic, Michael Houghton va explicar: “Amb companyies que desenvolupar tècniques de laboratori com a socis comercials, vam usar la PCR per desenvolupar proves de NAT excel·lents i també tècniques de TMA (mètodes d’ARN polimerasa dependent d’ADN). Potser el nostre desenvolupament de les proves pel VHC va ajudar en el desenvolupament posterior d’aquestes tecnologies de plataforma clau”.
Com a evolució natural, en els anys següents, els esforços d’investigació s’han dedicat principalment a desenvolupar tractaments efectius que no només poguessin curar la infecció pel VHC, sinó també prevenir el desenvolupament de càncer de fetge en la gran majoria dels pacients. Em vaig preguntar quines eren les fites clau per desenvolupar fàrmacs, i Charles M. Rice va respondre: “Donada la similitud del VHC amb els virus relacionats, la serina proteasa viral i l’ARN polimerasa dependent d’ARN van ser objectius enzimàtics immediatament atractius. Segons es van desenvolupar, es van determinar les estructures i van començar a sorgir inhibidors de molècules. El problema va ser la falta d’assajos basats en cèl·lules per a l’avaluació o detecció d’inhibidors, donat que el VHC no replica en cultius cel·lulars. Això va canviar el 1999 amb el desenvolupament del sistema de replicó subgenòmic per Ralf Bartenschlager, Volker Lohmann i els seus col·legues. Els replicons, amb una eficiència millorada, van ser crucials en el desenvolupament de medicaments contra el VHC. Donat que els replicons representaven només una part del cicle vital del VHC, la replicasa de l’ARN del VHC i els seus components associats, va ser l’eina que va centrar el descobriment de fàrmacs. Això finalment produiria els AAD (Antivirals d’Acció Directa) d’ús generalitzat en l’actualitat, però, per suposat, no ho sabíem en aquell moment. Va continuar el treball per desenvolupar i estudiar sistemes complets de replicació del VHC, el que es va aconseguir per primer cop utilitzant l’aïllat exclusiu de JFH-1 encapçalat per Takaji Wakita”.
Tots aquests estudis van aplanar el camí pel descobriment d’una cura per a la infecció pel VHC. No obstant, el camí pel desenvolupament d’un tractament antivíric segur i eficaç ha estat difícil i laboriós. Li vaig preguntar a Michael Houghton quines activitats s’havien posat en marxa per desenvolupar una vacuna i quan es va fer evident que el desenvolupament d’una vacuna seria difícil: “El 1994, vam publicar un article a la revista PNAS que mostrava que vam aconseguir una eficàcia de vacuna impressionant al ximpanzé model. Aquest model era de difícil accés logístic, pel que això ens va alentir. A més, els assajos d’anticossos neutralitzants no van aparèixer fins 10 anys després. A més, quan Novartis va comprar Chiron el 2005, van prioritzar el desenvolupament de vacunes antimeningocòciques bacterianes i antigripals front al desenvolupament de vacunes contra el VHC”.
Després de tots aquests descobriments, quins reptes queden actualment en relació amb el VHC i amb la malaltia hepàtica?
Charles M. Rice em va dir la seva resposta: “N’hi ha molts. Primer, encara necessitem identificar a tots els infectats i fer un millor treball per tractar a totes les persones portadores. En segon lloc, després d’eliminar el virus, quins riscos queden i com es poden manejar? L’hepatocarcinoma (HCC) encara és molt important per a les persones amb malaltia hepàtica avançada. Es necessiten per a l’HCC, un diagnòstic precoç i millors tractaments. Hauríem de tenir una vacuna per prevenir el VHC. Des del punt de vista científic, encara no sabem per què mecanismes el VHC crònic causa càncer de fetge. Probablement també s’hauria d’estudiar més per saber com el VHC estableix i manté la infecció crònica”.
Què podem aprendre per i de la COVID-19?
Els descobriments en el camp de les infeccions per virus han estat sorprenents, fins i tot si només pensem, segons Charles M. Rice. “En termes de virologia molecular del VHC i les seves interaccions amb l’hoste, en realitat només hem rascat la superfície!”. Tenint en compte la recent pandèmia de SARS-CoV-2 i com, durant l’últim any, les necessitats mèdiques urgents per aquesta malaltia han donat forma a la investigació per descobrir vacunes i tractaments, és natural preguntar-nos: Com serà el coneixement i com avançarà la investigació del VHC? Ajudarà a produir antivirals eficients per COVID-19? “Hem après tant del VIH com del VHC”, afirma Charles M. Rice, “les dianes virals permeten produir medicaments antivirals altament efectius. El coronavirus SARS-CoV-2 té una col·lecció de proteïnes involucrades en la replicació i transcripció de l’ARN, incloses les proteases virals. És molt probable que els equivalents de coronavirus de les dianes AAD del VHC produeixin fàrmacs antivirals molt eficaços. Si bé les vacunes COVID-19 indubtablement jugaran un paper important en el control de la pandèmia, els tractaments antivirals, ja siguin molècules petites o anticossos neutralitzants, seguiran tenint la seva utilitat”.
Al preguntar si la investigació de la vacuna COVID-19 ajudarà a desenvolupar una vacuna contra el VHC, sense dubtar-ho, els científics van donar el mateix consell: “La velocitat i eficàcia de l’esforç de vacunació COVID-19 ha estat impressionant. Mai havíem tingut una oportunitat com aquesta per avaluar l’exercici de tantes plataformes de vacunes diferents a tal escala. L’experiència de COVID-19 sens dubte alguna informarà les estratègies de vacunació contra el VHC i potser senyalarà el camí cap a l’èxit. Charles M. Rice, va dir: Estic particularment emocionat, com molts, per la perspectiva de còctels d’ARNm o nanopartícules de mosaic per fer front a la immensa diversitat global del VHC”, i Michael Houghton va afegir: “Ara podem aplicar les noves tecnologies d’ARN i adenovirals al VHC i a la majoria de la resta d’objectius de les vacunes. Són ràpids i molt adaptables”.
Era el moment adequat pel premi Nobel?
Sent jo mateix científic, em preguntava si hi ha un moment precís al llarg de la nostra carrera en què es donin compte del potencial de la investigació que estem fent. Li vaig preguntar a Charles M. Rice quan, després dels estudis seminals publicats, va quedar clar que el descobriment del VHC era digne d’un premi Nobel. Va dir: “Crec que això ja estava clar el 1989. Finalment s’havia identificat l’agent esquiu durant molt de temps de l’hepatitis No A-No B post-transfusional. Amb la seqüència del VHC a la mà, es va preparar l’escenari pels avenços que vindrien en el diagnòstic, la virologia molecular i els avenços en el tractament”. Encara que va quedar clar des del principi l’impacte del seu descobriment, van passar més de 30 anys després de les publicacions inicials per a què s’atorgués el premi.
Vaig preguntar als meus col·legues què hauria canviat, en les seves activitats d’investigació, si aquest premi hagués arribat abans. Potser, aquests premis s’atorguen massa tard en la carrera d’algú per a què tinguin un impacte en la seva investigació futura? Houghton va començar a dir: “El Nobel obre moltes portes, així que sí, podria haver ajudat més a la investigació del VHC si s’hagués atorgat abans”, però Rice va respondre: “Encara tinc un laboratori actiu, puc afirmar amb absoluta certesa que premis com aquest haurien d’atorgar-se després de la jubilació”.
El mateix pensament va ser compartit per Harvey J. Alter, qui va concloure dient: “Més o menys 5 anys, crec que el Premi Nobel es va atorgar en el moment apropiat. És cert que podria haver estat atorgat després que es clonés el VHC i s’eradiqués virtualment l’hepatitis associada a transfusions, però el que va fer que aquest premi fos més atractiu va ser la història completa que va passar de l’observació clínica a la clonació i després a les teràpies curatives. Crec que era correcte mantenir el premi fins que els no A, els no B haguessin recorregut tot el seu curs. Per suposat, encara queda una quarta fase, a saber, l’eliminació global de l’hepatitis C mitjançant la vacunació i/o proves globals i massives i tractaments curatius. Pot ser que no estigui present per veure això, però crec que succeirà. No crec que les meves activitats d’investigació haguessin canviat si el premi hagués arribat abans. De fet, és possible que s’hagin vist afectats, almenys temporalment, degut a tots els compromisos per parlar i altres obligacions que segueixen arran del premi. Suposo que el finançament hagués estat més fàcil si hagués obtingut el premi a una edat més jove, però vaig tenir la sort d’estar als NIH, on el finançament va ser sostingut i adequat pel que havia de fer. Els premis Nobel s’atorguen amb major freqüència en una etapa avançada de la vida degut a tots els anys que un passa en la formació abans d’iniciar la investigació i per tot el temps que es necessita per portar a bon terme un assoliment digne d’un Nobel. Per tant, no només es necessita bona sort per arriscar-se en quelcom important, sinó també bona salut i una llarga vida per seguir endavant”.
La investigació sobre les malalties hepàtiques causades per virus es va enriquir en els últims anys amb nous i importants descobriments, pels que no es va atorgar cap premi. Durant aquesta conversa, Michael Houghton em va dir: “És cert, també estava molt orgullós de la nostra caracterització del genoma de l’ARN del VHD el 1986, en part degut a que era un element viral similar a una planta i que va aparèixer en els éssers humans utilitzant el VHB com a virus auxiliar”. Però juntament amb els projectes exitosos del VHC, quants projectes importants sense acabar o fallits i que van ser de gran interès per vostè van estar allà al costat? Li vaig preguntar a Michael Houghton com no es va deixar desanimar pels fracassos i, en aquest sentit, quin consell li donaria als joves investigadors? Houghton va respondre: “Vam provar més de 30 enfocaments diferents per identificar el VHC del 1982 al 1989. És important seguir provant diferents enfocaments i variacions d’ells. L’aplicació de diferents tecnologies, tenir un equip intel·ligent de col·laboradors, perseverança i treball dur van ser part de la nostra recepta exitosa”.
Vaig continuar preguntant-los quin tema d’investigació escollirien si fossin científics joves en l’actualitat. Per a Charles Rice: “Hi ha massa àrees excel·lents per escollir! Segueixo pensant que els virus són genials! Com hem vist durant l’últim any i mig, mai es poden descartar. D’altra banda, sembla que m’estic interessant més en l’envelliment i les malalties neurodegeneratives…” i Houghton va afegir: “Hi ha tantes malalties greus de les quals sabem molt poc. Insto als joves investigadors biomèdics a centrar-se en les malalties greus juntament amb les seves activitats d’investigació bàsica. Hem d’enfocar-nos més en comprendre les malalties i resoldre-les. Cada dia moren tantes persones a causa de tantes malalties per a les quals no tenim solució, podem i hem de fer-ho millor!”.
És el premi Nobel el pinacle de la investigació?
Es va acabar el temps, la nostra entrevista ha arribat al final. La meva última pregunta és sobre el seu últim premi el 2020: És el Premi Nobel el màxim a la carrera d’un investigador mèdic? Com era d’esperar, els tres científics tenien una opinió similar. Rice va declarar: “Per mi, no es tracta de premis, sinó de la satisfacció que s’obté a l’abordar i resoldre un problema desafiant o a l’adquirir una nova perspectiva biològica. El VHC va presentar una sèrie de reptes des del seu descobriment fins als tractaments efectius que tenim avui. Haver exercit un petit paper en aquesta història d’èxit, i el que ha significat pels pacients, ha estat molt satisfactori. Espero que aquest premi Nibel pel VHC, que crec que reconeix els esforços de molts durant dècades, ajudi a alertar al públic sobre els beneficis tangibles que pot aportar la investigació mèdica”.
Després d’ell, Alter va continuar: “És un fenomen sociològic interesant que el treball d’un no estigui tan validat pel mèrit del treball per se com per si la ciència està confirmada com digna d’un premi prestigiós. La ciència continua sent la mateixa, però la seva importància assoleix noves perspectives acords amb el prestigi rebut del premi. En essència, la feina és la feina ja sigui que sigui reconegut per algun cos suprem d’avaluadors, però la percepció del treball es veu enormement millorada per l’imprimatur del Nobel”, va concloure somrient. “Qualsevol que sigui el cas, no estic tornant el premi!”. Per últim, Houghton va dir: “És el premi Nobel el pinacle? No, no ho és. Està fent quelcom que ajuda als pacients i les seves vides”.
Font: Journal of Hepatology (26 de maig del 2021)
Autor: Prof. Thomas F. Flaubert, professor de Virologia a Estrasburg
Referència: J Hepatol. 2021 May 25;S0168-8278(21)00312-3. Doi: https://10.1016/j.jhep.2021.05.001.
Article adaptat i traduït per l’ASSCAT