Más de 250 millones de personas en todo el mundo están crónicamente infectadas por el virus de la hepatitis B (VHB). Las consecuencias de la infección crónica por VHB pueden ser cirrosis hepática y carcinoma hepatocelular (HCC) en pacientes con hepatitis.
A pesar de su relevancia, muchas personas desconocen que son portadores del VHB que conlleva asociado la infección viral crónica y la posible necesidad de un tratamiento antiviral. En pacientes con hepatitis B crónica, el tratamiento antiviral, es decir, con análogos de nucleós(t)idos (AN), puede prevenir la transmisión (a contactos y familia), la cirrosis y el HCC. Además de la progresión de la enfermedad, la reactivación del VHB también puede ser una complicación clínicamente relevante incluso en pacientes con curación parcial o funcional. En base a los resultados recientemente publicados de la reunión conjunta de expertos de EASL-AASLD “HBV Treatment Endpoints Conference”, la curación parcial se define como un nivel de alanina-aminotransferasa (ALT) normal sin tratamiento y un nivel de viremia del VHB persistentemente bajo o indetectable, con el HBsAg detectable. Además, la curación funcional se define como la pérdida de HBsAg con o sin desarrollo de anticuerpos anti-HBsAg.
Ambas situaciones resultan del control inmunomediado de la infección viral. Es importante destacar que los pacientes continúan en riesgo de reactivación del VHB debido al cccDNA del VHB intrahepático, especialmente en el contexto de inmunosupresión. Las razones del deterioro del sistema inmunitario no solo incluyen el tratamiento con medicamentos inmunosupresores, sino también cambios en el estado de salud o el desarrollo de neoplasias como el HCC. Además, el riesgo de reactivación del VHB en el contexto de una neoplasia puede incluso aumentar cuando se inicia un tratamiento oncológico. La propia reactivación del VHB puede conducir a una reducción de la supervivencia, ya que la función hepática puede deteriorarse y/o el tratamiento oncológico se ha de suspender o puede verse obstaculizado. Las terapias antivirales pueden controlar la viremia y reducir las secuelas de la hepatitis B crónica y también prevenir la reactivación del VHB en las circunstancias mencionadas.
Las guías de tratamiento actuales recomiendan el tratamiento antiviral profiláctico con AN para todos los pacientes portadores de HBsAg que reciben terapia inmunosupresora o anticancerígena, pero las guías internacionales no destacan un capítulo específico para el HCC en este contexto. Sin embargo, se ha demostrado que en pacientes portadores de HBsAg positivo (incluso con curación parcial), la presencia de HCC se asocia con un riesgo medio de reactivación del 1-10% en ausencia de tratamiento antiviral profiláctico. Además, el tratamiento específico del HCC puede estar asociado con un mayor riesgo de reactivación. Durante los últimos años, el tratamiento del HCC ha evolucionado y ha avanzado. Actualmente se realiza más frecuentemente resección quirúrgica y/o terapias sistémicas que incluyen los inhibidores de quinasa y más recientemente aprobados los inhibidores de puntos de control. El riesgo de reactivación del VHB se ha estudiado en muchos análisis retrospectivos y algunos prospectivos para diversas opciones de tratamiento del HCC.
Estos estudios son principalmente de países asiáticos, ya que la prevalencia del VHB es particularmente alta en estos países. Sin embargo, el número de publicaciones con alto nivel de evidencia, como revisiones sistemáticas y metanálisis, es limitado. Hasta hace poco, solo se disponía de dos revisiones sistemáticas. El primero analizó la reactivación del VHB después de la quimioembolización transarterial (TACE) e incluyó 11 estudios publicados desde el año 2000 hasta diciembre de 2017. Mostró que la TACE aumentó significativamente el riesgo de reactivación del VHB y de hepatitis bioquímica con una razón de probabilidad de 3,7 (IC del 95%: 1,45-9,42). y 4,3 (IC del 95% 2,28-8,13), respectivamente. La revisión sistemática incluyó cinco estudios que informaron sobre el efecto del tratamiento profiláctico con AN en la reactivación del VHB. Se demostró que el tratamiento antiviral profiláctico redujo significativamente el riesgo de reactivación y también de hepatitis.
El segundo metanálisis incluyó 10 estudios, tres ensayos aleatorizados y siete estudios de cohortes, analizando las tasas de reactivación después de la resección curativa. El tratamiento antiviral redujo significativamente la tasa de reactivación del VHB en un 88%. Además, el tratamiento antiviral se asoció con una mejor supervivencia general a los 3 años en los tres ensayos. Sin embargo, los estudios que incluyen otras modalidades de tratamiento en evolución, como las técnicas de ablación local y las terapias sistémicas, incluidos los inhibidores de la tirosina quinasa y los inhibidores del punto de control inmunitario, aún no se han analizado sistemáticamente en cuanto a su riesgo de reactivación del VHB.
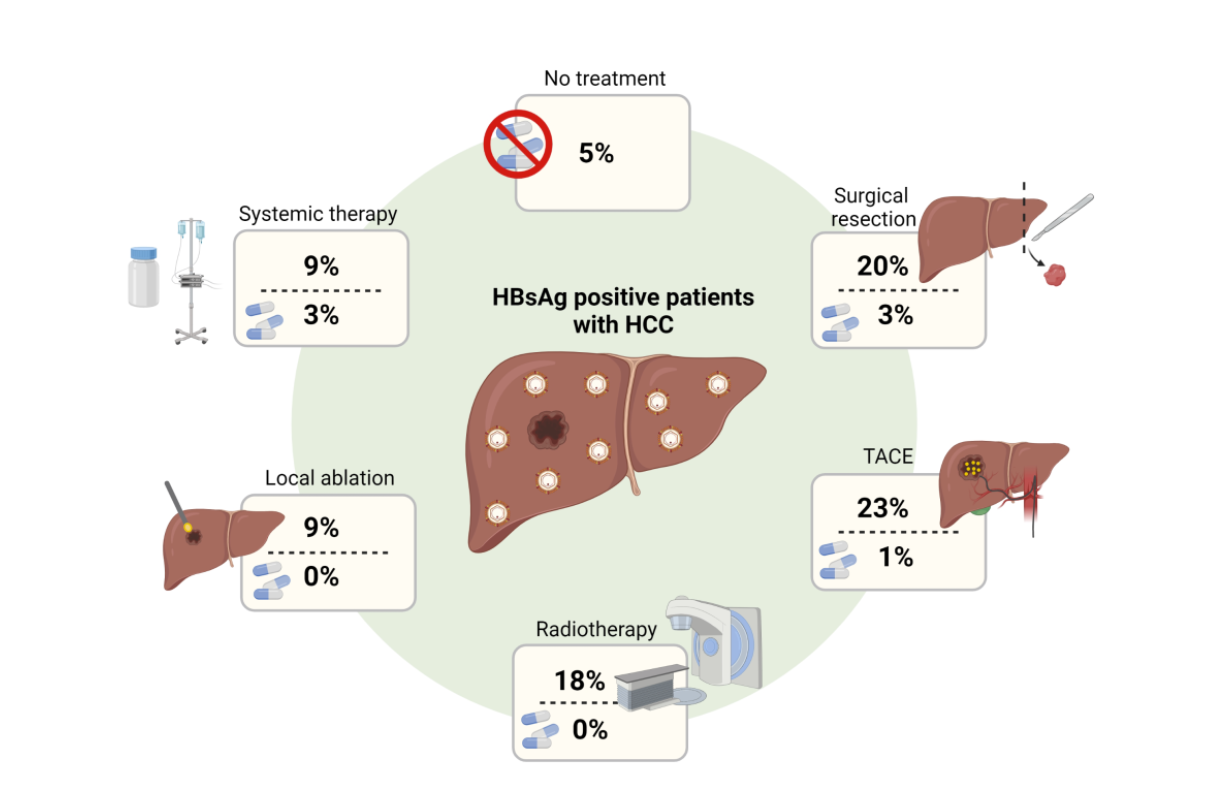
El metanálisis de Papatheodoridis y colaboradores publicado en la revista Hepatology se comenta esta falta relativa de estudios. Los autores realizaron un análisis sistemático de los estudios disponibles sobre la reactivación del VHB durante el tratamiento del HCC en pacientes con HBsAg positivo. Incluyeron datos de 41 estudios con un total de 10.223 pacientes, que es el mayor número de pacientes publicado hasta ahora. Es importante destacar que se evaluó y proporcionó el riesgo de reactivación virológica y bioquímica relacionada con el VHB para cada modalidad de tratamiento (resección quirúrgica, quimioembolización, ablación local, radioterapia y terapia sistémica). Sin terapia antiviral, la resección quirúrgica, la quimioembolización y la radioterapia externa (con o sin combinación con quimioembolización) se asociaron con un alto riesgo de reactivación del VHB (riesgo combinado del 20%, 23% y 18%, respectivamente) y el tratamiento profiláctico con AN produjo una reducción significativa del riesgo de reactivación a 0%-3%.
Se calculó un riesgo combinado intermedio de reactivación del 9% para la ablación local y la terapia sistémica sin terapia antiviral y ese riesgo casi se eliminó con el tratamiento antiviral. Se incluyeron seis estudios realizados durante el tratamiento sistémico. De estos, cuatro estudios usaron sorafenib (incluidos pacientes con y sin quimioembolización) y en dos se administraron agentes inmunoterapéuticos, principalmente el tratamiento contra la muerte celular programada (PD)-1 o anti-PD ligando-1. Este último es de particular interés no solo porque la inmunoterapia es una modalidad de tratamiento oncológico emergente, sino también porque los agentes anti-PD1 se están probando en los primeros ensayos clínicos para tratar la infección crónica por VHB mediante la restauración de las respuestas inmunitarias específicas del VHB. Por lo tanto, los efectos beneficiosos sobre la prevención de la reactivación del VHB son teóricamente posibles. Los autores han discutido este aspecto, pero hasta el momento, los datos aún son limitados debido a la novedad de los agentes y los estudios en curso.
Además de la reactivación virológica, los autores también evaluaron las tasas clínicamente relevantes de reactivación bioquímica y la evolución clínica si estaba disponible. Las tasas de reactivación bioquímica agrupadas fueron en general más bajas que las tasas de reactivación virológica pero, lo que es más importante, se redujeron aún más en el caso del tratamiento con AN. Sin embargo, no todos los estudios incluyeron la reactivación bioquímica como criterio de valoración y, cuando se incluyeron, las definiciones de reactivación bioquímica variaron entre los estudios. Los parámetros de resultados clínicos solo se informaron en 16 estudios, pero la descompensación hepática y la muerte fueron poco frecuentes (0%-5%) y sólo se informaron en el tratamiento del HCC con un alto riesgo de reactivación. Los datos de estos estudios, en su mayoría retrospectivos, no pueden distinguir si la causa del fallecimiento fue la -reactivación del VHB o bien por las complicaciones de la cirrosis subyacente con disfunción hepática. No obstante, puede y debe prevenirse cualquier reactivación del VHB, especialmente en la enfermedad hepática avanzada.
La medida en que estos hallazgos también son aplicables a pacientes con HBsAg negativo y anti-HBc positivo (infección oculta por VHB) es menos evidente. Las publicaciones sobre este tema aún son escasas y, por lo tanto, no puede evaluarse sistemáticamente. Los autores discutieron el único estudio de su búsqueda bibliográfica inicial que incluyó pacientes con HBsAg negativo y anti-HBc positivo que mostraron un riesgo intermedio (9,3%) de reactivación virológica del VHB después del tratamiento con quimioembolización. En opinión de los autores, sería razonable que la terapia profiláctica con AN se podría considerar en pacientes seleccionados, pero se recomienda la detección del anti-HBc en todos los pacientes con HCC.
En resumen, la revisión sistemática realizada por Papatheodoridis y colaboradores proporciona una evidencia sólida para el tratamiento preventivo con AN en pacientes que tienen el HBsAg positivo diagnosticados de HCC y que van a recibir tratamiento para el HCC con el objetivo de prevenir la reactivación del VHB.
Es importante destacar que ello incluye todas las modalidades de tratamiento que se utilizan actualmente para tratar el HCC y, por lo tanto, respalda la toma de decisiones clínicas basadas en la evidencia y, sin duda, se considerará para futuras guías clínicas. Finalmente, es importante señalar en este contexto que la detección de HBsAg/anti-HBc debe realizarse en todos los pacientes con HCC para evitar pasar por alto una situación que se puede prevenir, como es la reactivación del VHB.
Fuente: aasldpubs.onlinelibrary.wiley.com
Referencia: Lisa Sandman, Markus Cornberg. https://doi.org/10.1002/hep.32333
Artículo traducido y adaptado por ASSCAT