Resultados de la infección por el virus de la hepatitis C (VHC): una enfermedad crónica evaluada desde perspectivas diversas
El tratamiento de la infección por el virus de la hepatitis C (VHC) ha tenido un gran avance con la introducción de las terapias pangenotípicas, libres de interferón y ribavirina, asociados con altas tasas de curación y con un bajo perfil de efectos secundarios.
Además, existe evidencia de que la cura del VHC reduce las complicaciones del VHC, mejora la calidad de vida percibida por los pacientes y ahorra costes sanitarios a largo plazo en la mayoría de los países occidentales. En esta revisión se presenta la carga integral que causa el VHC y el valor de su eliminación.
La introducción del tratamiento oral administrando pastillas una vez al día y sin interferón para la cura del VHC, el potencial para conseguir la eliminación del VHC en 2030 se ha convertido en una posibilidad en algunas regiones del mundo. Sin embargo, aún existen barreras para la detección, el vínculo con la atención y el tratamiento en muchos países los cuales deberían superarse para alcanzar este objetivo. En conclusión, a nivel mundial, se ha de continuar el trabajo para garantizar que se implanten políticas nacionales para respaldar la detección, la vinculación con la atención y el tratamiento asequible para eliminar el VHC.
Introducción
La infección por el virus de la hepatitis C (VHC) afecta a 71,1 millones de personas en todo el mundo, lo que equivale a aproximadamente el 1,0% de la población mundial. Según el país, la prevalencia de la infección por VHC puede concentrarse en ciertos grupos específicos, o puede ser muy alta en la población general. Aunque el número absoluto de individuos infectados por el VHC es alto en Asia, las tasas de prevalencia más altas en la población general se registran en el Mediterráneo oriental y ciertas regiones europeas con tasas de prevalencia del 2,3% y 1,5%, respectivamente.
La infección por el virus de la hepatitis C es autolimitada en aproximadamente el 25% de los pacientes cuyo RNA-VHC en el suero se vuelve indetectable permanentemente después de la infección inicial (clearance espontáneo). Sin embargo, alrededor del 75% de las personas infectadas no eliminan el virus en los 6 meses posteriores a la exposición, y desarrollan hepatitis crónica que puede conducir a una enfermedad hepática terminal. De hecho, el riesgo de desarrollar cirrosis se encuentra entre el 10% y el 30% a los 20 años. Además, aproximadamente 399.000 personas mueren cada año a causa de la hepatitis C, principalmente debido a cirrosis y carcinoma hepatocelular (HCC).
Cada vez más, la infección crónica por el VHC se considera una enfermedad sistémica que afecta negativamente a los resultados clínicos, económicos y a la calidad de vida percibida por los pacientes. Clínicamente, la cirrosis relacionada con el VHC puede llevar a varias complicaciones, como la cirrosis descompensada y el HCC, lo que lleva a un aumento de la mortalidad. Además, la infección por el VHC afecta a varios órganos fuera del hígado y es responsable de manifestaciones extrahepáticas. Finalmente, la infección por el VHC puede afectar negativamente a la calidad de vida por los efectos directos en el hígado o al afectar órganos extrahepáticos. Estas consecuencias hepáticas y no hepáticas de la infección por el VHC son responsables de problemas graves de salud para los pacientes y la sociedad.
En esta revisión, se resume una reunión de un grupo de trabajo que fue patrocinada por la Asociación de Políticas Públicas de Hepatitis B y C, celebrada en Múnich, Alemania, el 25 de enero de 2018. Las pruebas reunidas en esta reunión se presentaron posteriormente en la 2ª Cumbre de la Política del VHC de la UE, titulada: “Obtención de fondos sostenibles para los planes de eliminación del virus de la hepatitis C” (http://www.hcvbrusselssummit.eu/) el 6 de junio de 2018. Los objetivos son destacar la naturaleza multifacética de la infección por el VHC, su impacto en la clínica, en la economía y en la calidad de vida percibida y la necesidad de un enfoque múltiple para cumplir los objetivos de eliminar el VHC para 2030.
Resultados clínicos de la infección por VHC: las consecuencias hepáticas
La infección por el virus de la hepatitis C se asocia a enfermedad hepática crónica, cirrosis, HCC y mortalidad relacionada con el hígado. Entre los pacientes infectados por el VHC, un 10%-30% desarrollarán cirrosis y un 1%-5% desarrollarán HCC tras más de 20 años. Sin embargo, la tasa de progresión de la enfermedad hepática relacionada con el VHC puede verse influida por factores, como la edad en el momento de la infección, el género (masculino), el origen étnico (afroamericano) y la coinfección con el Virus B (VHB) o con el virus de inmunodeficiencia humana (VIH), y condiciones comórbidas como el abuso de alcohol, la inmunosupresión, la resistencia a la insulina y la esteatohepatitis no alcohólica (NASH, en sus siglas en inglés), hemocromatosis y/o esquistosomiasis.
La ubicación geográfica también puede desempeñar un papel en la progresión de la enfermedad. En Estados Unidos y Europa, la tasa de progresión a cirrosis oscila entre el 8% y el 24% durante un período de 20 a 30 años, lo que lleva a una tasa anual de desarrollo de HCC entre el 1% y el 4%. Sin embargo, en Japón, la tasa de progresión a cirrosis es más alta y varía entre el 30% y el 46%, con una tasa anual de progresión a HCC entre el 5% y el 7%.
La mortalidad relacionada con el virus de la hepatitis C se atribuye principalmente al HCC y a las complicaciones de la cirrosis, en Estados Unidos, por cirrosis descompensada, mientras que en Japón, por HCC.
Es importante tener en cuenta que el desarrollo de descompensación se asocia con un aumento adicional del riesgo de mortalidad. De hecho, la probabilidad acumulada de descompensación es del 5% en el primer año, aumentando al 30% a los 10 años del diagnóstico de cirrosis. Una vez que se produce la cirrosis descompensada, la supervivencia a 5 años se estima en el 50%. En contraste, las tasas de supervivencia a los 3, 5 y 10 años después del diagnóstico de cirrosis compensada se estiman en 96%, 91% y 79%, respectivamente.
La gran carga de la enfermedad hepática por el VHC a nivel mundial hizo que el VHC fuese una de las principales indicaciones para el trasplante de hígado (TH). En un estudio de Estados Unidos, en 2010 (en una época en que aún no se disponía de los nuevos antivirales) se analizaron 52.540 pacientes, que representaban el 41% de los pacientes incluidos en la lista de espera y su enfermedad hepática estaba causada por el VHC. Usando cohortes de nacimiento, los pacientes nacidos entre los años 1951-1955 se incluyeron en la lista por tener VHC con mayor frecuencia. Además, entre 2000 y 2010 en las cohortes de nacimiento de 1941 a 1960 se produjo un aumento cuádruple de nuevos solicitantes con VHC y con HCC. Por ello, se concluyó que habrá una demanda creciente de trasplante hepático en relación con el VHC-HCC a medida que estas cohortes de nacimiento sigan envejeciendo, lo que genera una demanda creciente de órganos.
Además, la presencia o ausencia de viremia afecta la mortalidad. Los pacientes con anticuerpos detectables contra el VHC y el ARN-VHC tienen una tasa de mortalidad relacionada con el hígado casi ocho veces mayor que aquellos con anticuerpos detectables pero con el ARN-VHC negativo. Además, la mortalidad por todas las causas entre los pacientes con ARN-VHC, el ARN positivo fue más del doble en comparación con los casos ARN-VHC negativo.
Estos datos sugieren que el VHC continúa representando una carga clínica significativa en relación con la cirrosis, el HCC y como una indicación para el trasplante hepático. Estas complicaciones hepáticas del VHC continuarán causando una carga clínica importante en muchos países en las próximas décadas.
Resultados clínicos de la infección por VHC: las consecuencias extrahepáticas (EHM, en sus siglas en inglés)
Hay pruebas sólidas de que el VHC causa una serie de manifestaciones extrahepáticas importantes. Un análisis reciente encontró que la prevalencia de enfermedades autoinmunes en individuos infectados por VHC era: vasculitis (5%-15%), artralgia-mialgia (25%) y síndrome de Sicca (10%-15%), encontrando autoanticuerpos en suero en un 10%-40%. Además, aproximadamente el 15% de los pacientes infectados por el VHC tenían crioglobulinemia mixta sintomática y se reconoció que el 35% tenía un mayor riesgo de desarrollar linfoma.
Además de estos datos, otra revisión sistemática y un metanálisis resumieron los resultados en relación a las nueve EHM más comunes asociadas al VHC. Éstas incluían crioglobulinemia, enfermedad renal crónica o en etapa terminal, diabetes tipo 2, linfoma de células B, liquen plano, síndrome de Sjögren, porfiria cutánea tarda, artritis reumatoide y depresión. Al analizar 102 estudios, los autores informaron que la diabetes tipo 2 (15%) y la depresión (25%) fueron las manifestaciones extrahepáticas más comunes del VHC. Además, en el 30% se detectó crioglobulinemia y de éstos el 4,9% desarrolló crioglobulinemia sintomática. De hecho, los pacientes con VHC tenían un riesgo 12 veces mayor de presentar crioglobulinemia que los pacientes sin VHC. Además, se encontró que los pacientes con VHC tienen un riesgo 23% mayor de desarrollar una enfermedad renal progresiva y/o enfermedad renal en etapa terminal, un riesgo un 23% mayor de diabetes tipo 2 y un riesgo un 60% mayor de linfoma. Además, los pacientes con VHC tenían un riesgo dos veces mayor de desarrollar liquen plano, síndrome de Sjögren, artritis reumatoide y/o depresión. Asimismo, tienen un riesgo ocho veces mayor de desarrollar porfiria cutánea tarda.
Otros también han cuantificado el impacto de la infección por el VHC en las enfermedades cardiovasculares y cerebrovasculares. Un metanálisis reciente determinó que los pacientes portadores del VHC tenían un 20% más de probabilidades de tener enfermedad cardiovascular y un 35% más de probabilidades de tener enfermedad cerebrovascular en comparación con aquellos sin VHC.
En resumen, las consecuencias hepáticas y extrahepáticas de la infección por VHC muestran complicaciones clínicas graves que afectan la morbimortalidad de los pacientes.
Resultados de los estudios de la calidad de vida percibida por el paciente con VHC
La evaluación de los resultados de la calidad de vida percibida por los pacientes se consideran sustitutos (proxys) para comprender el impacto de la enfermedad y su terapia en la experiencia de los pacientes. En consecuencia, la calidad de vida relacionada con la salud (CVRS), se define como “un concepto multidimensional que incluye dominios relacionados con el funcionamiento físico, mental, emocional y social. La CVRS va más allá de las mediciones directas de la salud de la población, la esperanza de vida y las causas de muerte, y se centra en el impacto que el estado de salud tiene en la calidad de vida percibida”.
Existe evidencia de que los pacientes con VHC tienen una CVRS disminuida incluso antes de alcanzar etapas avanzadas de enfermedad hepática. De hecho, al usar un instrumento genérico de la CVRS como es el SF-36, la disminución en las puntuaciones de la CVRS de los pacientes infectados por el VHC (en comparación con los controles sanos) puede oscilar entre el -7% y el -15,8% (Figura 1). Estas diferencias en las puntuaciones de la CVRS no sólo son estadísticamente significativas sino también clínicamente significativas. Es importante tener en cuenta que los factores más importantes en el deterioro de la CVRS en el VHC son la depresión y otros trastornos neuropsiquiátricos.
Figura 1: La diferencia en las puntuaciones de calidad de vida relacionada con la salud (CVRS), medida con el SF-36 en pacientes con y sin VHC.
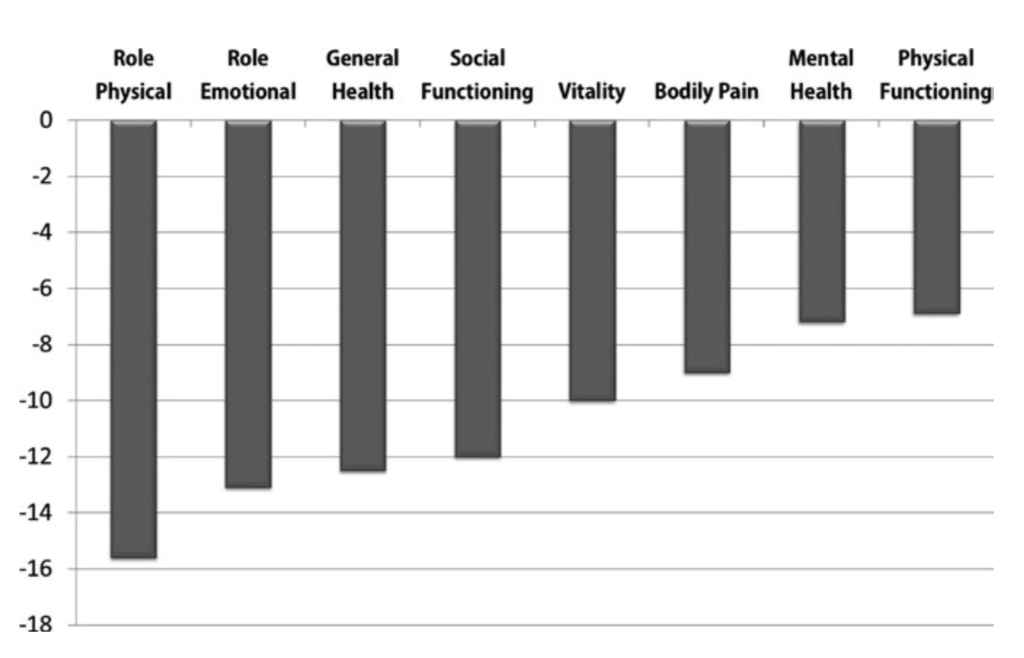
Además de la CVRS, los deterioros observados en el trabajo y en la actividad física en pacientes con VHC se han evaluado mediante un cuestionario autoadministrado. Los estudios de pacientes con VHC han sugerido que el deterioro en la productividad laboral se encuentra principalmente en el aspecto de presentismo. En estudios realizados en Estados Unidos, el ausentismo no parece verse afectado negativamente por el VHC, ya que la incapacidad de los pacientes para trabajar puede significar la pérdida del seguro de salud asociado y otros beneficios proporcionados por su empleador.
Además de la depresión y los trastornos neuropsiquiátricos, la fatiga es muy prevalente en las personas con el VHC y se evaluó mediante medidas específicas para la fatiga. En un estudio que evaluó los factores predictivos de depresión en pacientes con diferentes enfermedades hepáticas crónicas, se encontró que la fatiga era frecuente e intensa y fue un importante predictor de depresión en pacientes portadores del VHC, pero no en aquellos con diagnóstico de hepatitis B crónica o enfermedad hepática por grasa no alcohólica. Otro estudio informó que el 61% de los pacientes con VHC se quejaron de fatiga intensa, lo cual tiene el mayor impacto negativo en la CVRS percibida en estos pacientes. Estos datos sugieren que la fatiga es común en los pacientes con VHC y que afecta negativamente a su CVRS y a su productividad laboral y pueden persistir después de la cura del VHC. Aunque hay algunas asociaciones potenciales para los mecanismos subyacentes, se necesita más investigación.
Además de la fatiga, otras variables asociadas con el deterioro de la CVRS en pacientes con VHC están relacionadas con la viremia del VHC, la gravedad de la enfermedad hepática y la presencia de comorbilidades. En este contexto, se ha encontrado que el deterioro de la CVRS está asociado con la presencia de cirrosis, diabetes mellitus tipo 2, ansiedad, depresión, fatiga y coinfección con VIH. De hecho, la presencia de fatiga clínicamente manifiesta puede causar un 4,8%-12,8% de disminución en las puntuaciones de la CVRS y la depresión puede disminuirla en 7,0%-13,4%. Por otra parte, cuando el VHC se compara con otras enfermedades hepáticas, independientemente de la etiología de la enfermedad hepática, la cirrosis parece tener el mayor impacto en los resultados de los tests de CVRS.
Sin embargo, se ha comprobado que la cura del VHC se asocia con una mejora significativa de la CVRS. Tras el desarrollo de nuevos regímenes antivirales de acción directa libres de interferón totalmente orales con altas tasas de curación del VHC, ya se ha informado de la mejora de los resultados de la CVRS después de la erradicación del VHC. Estos hallazgos fueron consistentes en todos los subgrupos de pacientes con VHC, tanto los que recibieron terapia de sustitución con opioides, los que tienen coinfección con VIH y se ha observado en diferentes regiones del mundo. Sin embargo, hay datos limitados en estudios realizados fuera de ensayos clínicos. A medida que se están tratando y curando más pacientes con VHC, se espera que serán publicados más estudios con datos del mundo real para resaltar los efectos positivos de los nuevos agentes antivirales directos totalmente libres de interferón en la mejora de todos los aspectos de la CVRS.
Economía de la salud de la infección por VHC
La economía sanitaria en relación con el VHC puede proporcionar diferentes evaluaciones referentes a la carga económica, la rentabilidad y el impacto presupuestario de la infección por VHC y su tratamiento.
La mayoría de los estudios sobre la carga económica del VHC estimaron el coste directo de la enfermedad hepática (atención hospitalaria, visitas ambulatorias, medicamentos recetados, dispositivos médicos, costes de rehabilitación y atención de enfermería a largo plazo) representaron aproximadamente 1/3 del total económico. Esta carga del VHC, se debería sumar a los restantes dos tercios atribuibles a costes indirectos. En 2011, dentro de Estados Unidos, el coste promedio estimado de por vida de la enfermedad hepática relacionada con el VHC fue de 64.490 dólares (46.780 dólares-73.190 dólares) por paciente, lo que arroja un coste total estimado de 6,5 mil millones de dólares (2011) proyectado a un máximo de 9,1 mil millones de dólares en 2024. Se han informado costes similares en relación con la enfermedad hepática por VHC en Europa (Figura 2).
Figura 2: Aumento proyectado de los costes relacionados con la enfermedad del hígado inducidos por el virus de la hepatitis C, comparando 2011 y 2024.

Además del coste de la enfermedad hepática por el VHC, los costes de las manifestaciones extrahepáticas podrían aumentar la carga económica. El coste directo anual total estimado de las manifestaciones extrahepáticas de la infección por VHC en Estados Unidos (2014) fue de 1.505 mil millones de dólares (Figura 3).
Figura 3: Coste anual por persona por manifestación extrahepática en Estados Unidos.
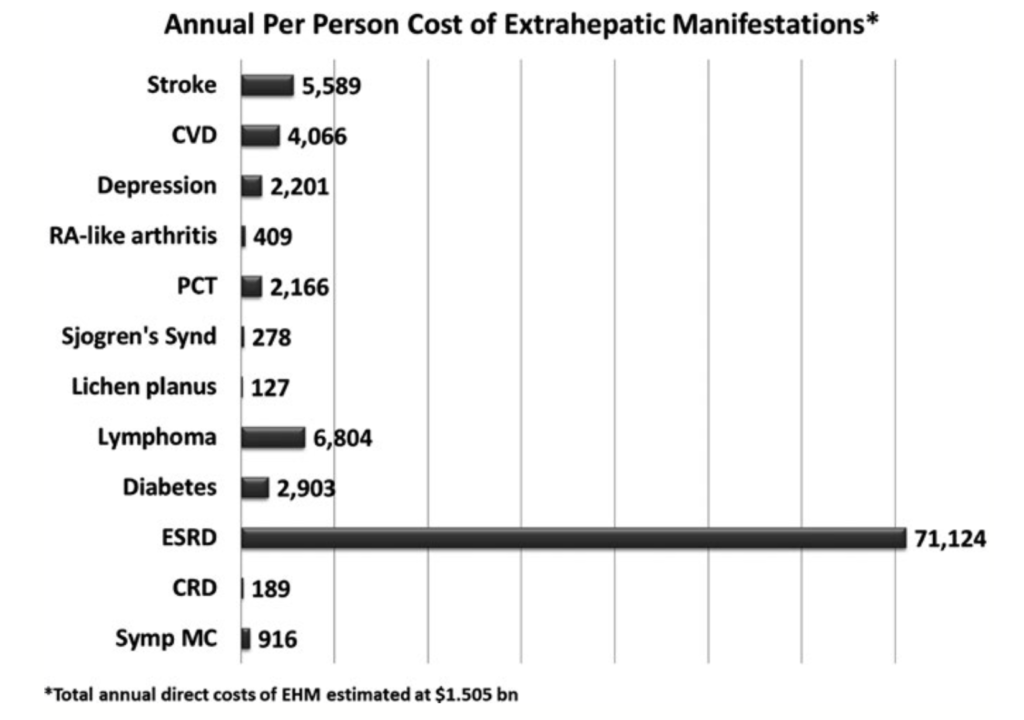
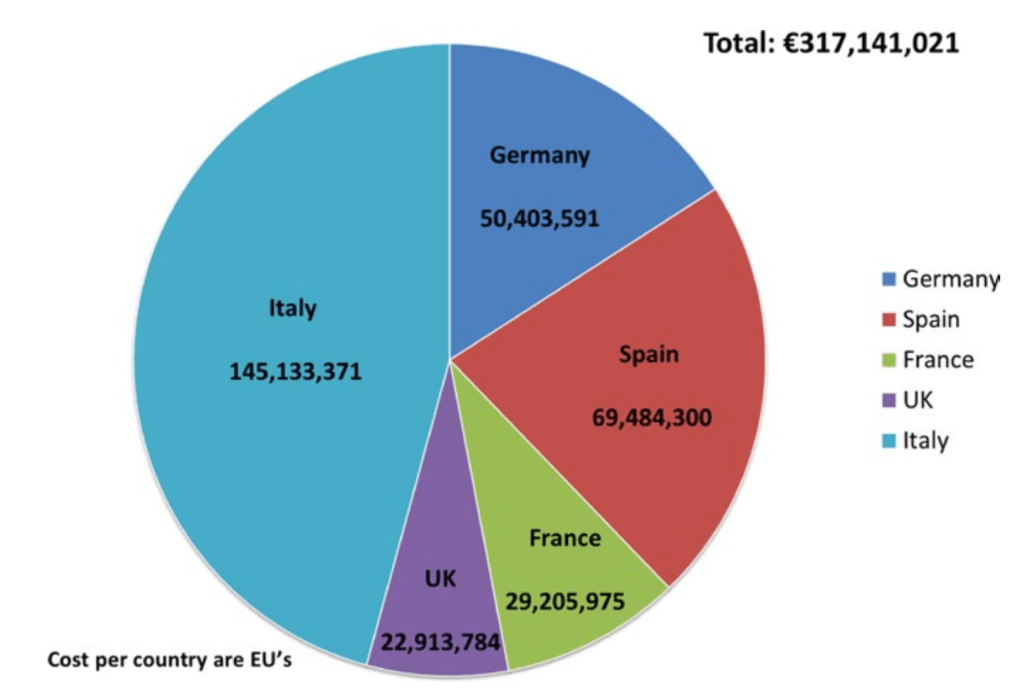
Otro grupo informó sobre los costes anuales totales asociados con manifestaciones extrahepáticas de la infección por VHC. Los investigadores utilizaron las tasas de una revisión sistemática internacional de la literatura y el metanálisis aplicado a los costes de atención médica específicos de cada país de la UE para informar sobre los costes totales de cinco manifestaciones extrahepáticas (diabetes mellitus tipo 2, crioglobulinemia, infarto de miocardio, hemodiálisis [ESRD] y accidente cerebrovascular) por país. Los costes totales más altos fueron para Italia con 145,133.371 de euros y los más bajos para el Reino Unido con 22,913.784 de euros (Figura 4). Además, los costes incrementales anuales no relacionados con la asistencia sanitaria del VHC en Europa en pacientes tratados en comparación con los que no lo eran fueron de 4.209 euros (con una variación de 280 euros, Reino Unido a 659 euros, Francia).
Figura 4: Costes de las manifestaciones extrahepáticas en relación con el VHC por país europeo.
Costes indirectos relacionados con la pérdida de productividad debido al VHC
Además de los costes por las complicaciones clínicas del VHC, la carga económica indirecta debida a las pérdidas de productividad de los trabajadores es importante. La mayoría de las personas infectadas por el VHC en edad laboral y que están trabajando tienen algún grado de dificultad en el trabajo. Sin embargo, las tasas de empleo entre las personas con VHC (EEUU) son bajas; pero cuando vuelven al trabajo, los pacientes con VHC presentan mayores tasas de ausentismo (pérdida de horas de trabajo) y presentismo (disminución de la productividad en el trabajo). Como resultado, los costes anuales estimados debidos al deterioro de la productividad como resultado del VHC se estimaron en 7,1 mil millones de dólares en Estados Unidos. En Europa, se ha estimado que el coste anual de la pérdida de trabajo es de 2,6 mil millones de euros. Los costes de productividad laboral perdida también se han reportado en Taiwán, Corea del Sur, Hong Kong y Singapur en 0,5 mil millones de dólares.
El valor que representa lograr una RVS después del tratamiento del VHC
Desde la aprobación de los nuevos agentes antivirales de acción directa, el coste de estos regímenes ha sido un tema debatido; los resultados muestran altas tasas de curación y un excelente perfil de posibles efectos secundarios. Con el fin de apreciar completamente el beneficio de los nuevos regímenes antivirales anti-VHC, se ha de ampliar el debate más allá del “coste del régimen” para incluir el “valor de la curación del VHC”. El valor de la curación pone los resultados clínicos y de calidad del tratamiento del VHC en el contexto de los costes asociados a estos resultados. Para abordar el valor de la curación del VHC, un estudio reciente utilizó un modelo que combinó los resultados clínicos con la CVRS y los costes del tratamiento del genotipo 1 del VHC (GT-1) en pacientes de Estados Unidos. De hecho, el estudio concluyó que tratar a estos pacientes podría potencialmente resultar en un “valor” de 111 mil millones de dólares. Estos ahorros de costes fueron especialmente evidentes para los pacientes portadores de VHC GT-1 con cirrosis.
Otros autores han investigado el valor de la curación desde diferentes ángulos relacionados con problemas clínicos adicionales. El uso de un modelo conservador con un 90% de tasas de RVS12 en el tratamiento de pacientes sin fibrosis en lugar de esperar a que la fibrosis progresara mostró ser coste-efectivo. Además, se ha podido observar una reducción significativa en la mortalidad no relacionada con el hígado en pacientes sin fibrosis. Otros han comparado los nuevos regímenes con los regímenes más antiguos basados en interferón y han documentado ganancias económicas significativas al tratar a todos los pacientes con VHC con los nuevos regímenes.
Además de evaluar la mejora en los años de vida ajustados por calidad (AVAC), también es apropiado evaluar los ahorros en costes que podrían estar asociados con la curación del VHC al evaluar las reducciones en complicaciones como el HCC y la cirrosis hepática descompensada. Un estudio reciente analizó los beneficios económicos obtenidos cuando el tratamiento conduce a una reducción en los casos de HCC y cirrosis descompensada en Japón. Utilizando un modelo analítico de Markov, aplicado a una cohorte hipotética de pacientes japoneses con VHC GT-1b, tratados con AADs orales aprobados. Los AVAC obtenidos se monetizaron utilizando un umbral de disposición a pagar de 4 a 6 millones de yenes japoneses. El estudio documentó ahorros significativos en los costes relacionados al evitar casos de HCC y de cirrosis descompensada.
Otro aspecto de los beneficios integrales de la cura del VHC debería abordar los beneficios asociados con la reducción de las manifestaciones extrahepáticas, la mejora de la CVRS y la mejora de productividad laboral al curar el VHC. En este contexto, se ha demostrado que lograr la RVS con terapia antiviral conduce a una reducción del 61% en el riesgo de accidente cerebrovascular en pacientes con VHC; después de 5 años de seguimiento posterior al tratamiento, los pacientes con VHC que se curaron experimentaron tasas cuatro veces más bajas de eventos cardiovasculares en comparación con aquellos que no se curaron (3,5% frente a 12,3%). Además, otras evidencias adicionales apoyan el impacto positivo de la cura del VHC en la reducción de la enfermedad renal crónica y sus costes asociados. Asimismo, se ha observado que la cura del VHC conduce a un mejor control glucémico en pacientes con VHC. Éstos y otros datos sugieren que el tratamiento del VHC para lograr altas tasas de RVS no sólo conduce a una mejoría en los resultados clínicos (cirrosis y mortalidad), sino también a ahorros importantes en los costes relacionados con una reducción tanto en las complicaciones hepáticas como extrahepáticas de la infección por el VHC.
Además de los beneficios económicos relacionados con la reducción en las complicaciones clínicas de la infección por VHC, el valor monetario de la mejora de la CVRS y la productividad laboral después de la cura del VHC también son importantes. Como se ha mencionado anteriormente, la infección por el VHC conduce a un deterioro en la productividad laboral. Si bien los regímenes antiguos que contenían interferón, redujeron temporalmente la productividad laboral, independientemente del tratamiento, el logro de la RVS llevó a una mejora en la productividad laboral. Más recientemente, un análisis de una gran cohorte de pacientes con VHC tratados con nuevos regímenes de AADs proporcionó pruebas sólidas de que la RVS no sólo estaba asociada con la mejora de la CVRS, sino también con ganancias sustanciales en el aspecto de presentismo de la productividad laboral, todo ello ligado a ganancias económicas.
En resumen, está claro que el VHC está asociado con una alta carga de costes relacionada con la enfermedad hepática, las manifestaciones extrahepáticas, una peor calidad de vida percibida y la pérdida de productividad del trabajador. En contraste, la cura del VHC puede asociarse con la mejora de todos estos resultados de costes, maximizando el valor otorgado por los nuevos regímenes antivirales.
Comparar los costes asociados al tratamiento del VHC con los costes derivados de tratar otras enfermedades crónicas
Los investigadores también informaron el coste de curar el VHC en comparación con los costes de tratar otras enfermedades crónicas. En 2013, el coste de curación para tratar a un paciente con VHC GT-1 se estimó entre 82.000 dólares y 91.000 dólares. Este coste fue sustancialmente menor que los costes de tratamiento de la diabetes mellitus tipo 2 por paciente (109.000 dólares-114.000 dólares), VIH (268.000 dólares-427.000 dólares), artritis reumatoide (165.000 dólares-187.000 dólares), cáncer de mama con metástasis (136.000 dólares) y esclerosis múltiple recurrente/remitente (433.000 dólares-459.000 dólares). Desde 2013, se han producido reducciones significativas en el coste de los AAD anti-VHC debido a la competencia en el mercado, los descuentos, el uso de genéricos y otros acuerdos de contratación que han hecho que el coste de estos regímenes sea más favorable. Sin embargo, es importante recordar que el coste de tratar el VHC es un coste directo y limitado en el tiempo, mientras que el coste del tratamiento de otras enfermedades crónicas es más prolongado o se extiende a lo largo del tiempo. Esto tiene un impacto presupuestario importante para los pagadores con perspectivas a corto plazo. Sin embargo, se debe adoptar la perspectiva de salud pública y de la sociedad a largo plazo para que las políticas nacionales apoyen la inversión inicial para obtener unos beneficios a largo plazo al reducir las complicaciones relacionadas con el VHC y sus costes asociados.
Economía de la detección del VHC
Si la curación del VHC es rentable, entonces debe haber una estrategia para detectar eficazmente el VHC y vincular a los pacientes infectados con la atención médica. Sin embargo, es importante tener en cuenta que iniciar un programa de detección es costoso y la implementación puede ser compleja. Varios investigadores han evaluado los costes asociados con programas de detección para el VHC eficaces. Aunque algunos han demostrado que la detección del VHC a toda la población (en comparación con la detección de la población en riesgo) es rentable, otros han argumentado que la detección en gran escala, a nivel de toda la población adulta sólo puede considerarse en el contexto de una política y registro nacional.
Conclusiones
La infección por el virus de la hepatitis C causa una “enfermedad sistémica” asociada con resultados clínicos adversos, en la CVRS y económicos. Tanto la infección hepática como las manifestaciones extrahepáticas del VHC son costosas y aumentan la carga económica general de la infección por el VHC. Además, la carga económica por la pérdida de productividad laboral y el deterioro de la CVRS puede agregar una carga adicional a los costes sociales e indirectos de la infección por el VHC. Todos estos costes deben incluirse para comprender la carga integral causada por el VHC.
En el contexto de la carga integral del VHC, el valor de los regímenes antivirales actuales basados en los AAD, no sólo se ha de considerar la mejora clínica después de la RVS, sino también la mejora de la CVRS y los beneficios económicos. Teniendo en cuenta todos estos componentes, los nuevos regímenes antivirales representan un valor excelente para la sociedad. Aunque el coste de los regímenes de tratamiento tiene importantes implicaciones presupuestarias, el beneficio social a largo plazo de curar el VHC está claro.
En el contexto de la eliminación del VHC para 2030, los desafíos más importantes son identificar enfoques innovadores y rentables para optimizar la atención continua desde la detección y la vinculación con la atención médica. Esto puede lograrse mediante políticas nacionales, regionales y globales que proporcionarán evidencia sobre el beneficio integral de la cura del VHC en todo el mundo.
Fuente: Journal of Viral Hepatitis
Referencia: Younossi Z, Papatheodoridis G, Cacoub P, et al. The comprehensive outcomes of hepatitis C virus infection: A multi-faceted chronic disease. J Viral Hepat. 2018;25(Suppl. 3):6-14. https://doi.org/10.1111/jvh.13005
Artículo traducido y adaptado por ASSCAT
