ASSCAT ha elaborado un documento con 10 preguntas frecuentes sobre el carcinoma hepatocelular o hepatocarcinoma (HCC). Todas ellas son preguntas que responden a las cuestiones más comunes sobre el cáncer de hígado y que, muchas veces, nos preguntan las personas que realizan consultas a la Asociación.
Preguntas frecuentes sobre el Hepatocarcinoma (HCC)
1.- ¿Cuál es el cáncer hepático primario más frecuente?
Es el Carcinoma Hepatocelular (HCC, en sus siglas en inglés) o Hepatocarcinoma, que se origina en las células hepáticas (hepatocitos) e integra aproximadamente el 90% de todos los casos de cáncer primario de hígado. Su elevada frecuencia, es el séptimo tipo de cáncer más frecuente a nivel mundial, su elevada mortalidad y su posibilidad de prevención hacen que este tipo de cáncer sea un problema de Salud Pública global.
2.- ¿Quiénes tienen un riesgo mayor de desarrollar Hepatocarcinoma (HCC)?
Las personas que tienen un riesgo conocido son los pacientes con enfermedad crónica del hígado, los pacientes que padecen cirrosis y que en un elevado porcentaje pueden permanecer asintomáticos (cirrosis compensada) durante años. Todas las enfermedades del hígado que cursan con fibrosis progresiva pueden ser oncogénicas.
Las causas de la enfermedad hepática más comunes son: infección por el virus de la hepatitis B o por el virus de la hepatitis C, consumo nocivo de alcohol, esteatohepatitis no-alcohólica (actualmente llamada hepatitis metabólica), hepatitis autoinmunes, etc., son prevenibles o tratables. ¿El hepatocarcinoma se podría prevenir? ¿Cómo se realiza la prevención del Hepatocarcinoma (HCC)?
Es fundamental disponer de la vacuna preventiva frente a la hepatitis B, ya que en los países donde hace ya décadas que se administra se ha demostrado una menor incidencia de HCC, por ejemplo, en Taiwán. En el caso de la hepatitis por VHC no se dispone de vacuna, pero el tratamiento actual con AADs, eficaz en todos los genotipos del VHC y curativo en más del 95%, permite cortar la cadena de transmisión y disminuye la incidencia de HCC si el paciente recibe el tratamiento en las fases precoces. En relación a la ingesta dañina de alcohol, con el fin de evitar patologías graves y cáncer, se deberían instaurar pautas de información y control a nivel legal y de impuestos en los países. Así como establecer pautas para un estilo de vida saludable, alimentación correcta y favorecer la realización de ejercicio físico para evitar en la medida de lo posible la obesidad en la población desde la edad infantil.
3.- ¿Cómo se diagnostica el Hepatocarcinoma?
El diagnóstico del hepatocarcinoma (HCC), en la gran mayoría de casos, se realiza por métodos no invasivos en los programas de cribado, es decir, no es preciso hacer una biopsia del tumor y se hace por métodos radiológicos. Lo más habitual es que se detecte en una ecografía abdominal programada en el estudio de cribado, que recomienda control cada 6 meses en los pacientes con hepatopatía crónica.
En el paciente con diagnóstico ecográfico y debido a las características vasculares del tumor, se confirma el diagnóstico mediante técnicas de imagen dinámicas y con contraste (TAC / RM). En caso de que el patrón de captación no sea el característico mediante estas técnicas de imagen, deberá efectuarse una biopsia de la lesión.
4.- ¿Qué valor diagnóstico tiene la determinación en la analítica de la alfa-fetoproteína (AFP) como marcador tumoral en el hepatocarcinoma (HCC)?
La alfa-fetoproteína (AFP) es una proteína que normalmente sólo se produce en el feto durante su desarrollo. Si aparece en adultos, puede servir como un marcador tumoral. Pero los niveles elevados de AFP en ocasiones se producen por la inflamación hepática (falso positivo) por diferentes motivos y un elevado porcentaje de casos de HCC confirmados no tienen una elevación de la AFP. Es por ello que, en las guías clínicas de la EASL (European Association for the Study of the Liver), no se incluye la determinación de la AFP en las pruebas de cribado y detección precoz del HCC, establecen que como screening se debe realizar una ecografía abdominal cada 6 meses con o sin AFP.
5.- ¿Por qué es importante el diagnóstico precoz del Hepatocarcinoma (HCC)?
Al confirmar el diagnóstico de HCC en un paciente portador de una enfermedad crónica del hígado (cirrosis hepática / fibrosis avanzada del hígado) que puede estar en una fase asintomática, se aplica una clasificación pronóstica o estadiaje que comprende la información necesaria para establecer la terapia a aplicar y el pronóstico estimado. Los tratamientos recomendados y aplicables en las etapas más precoces tienen una mayor eficacia.
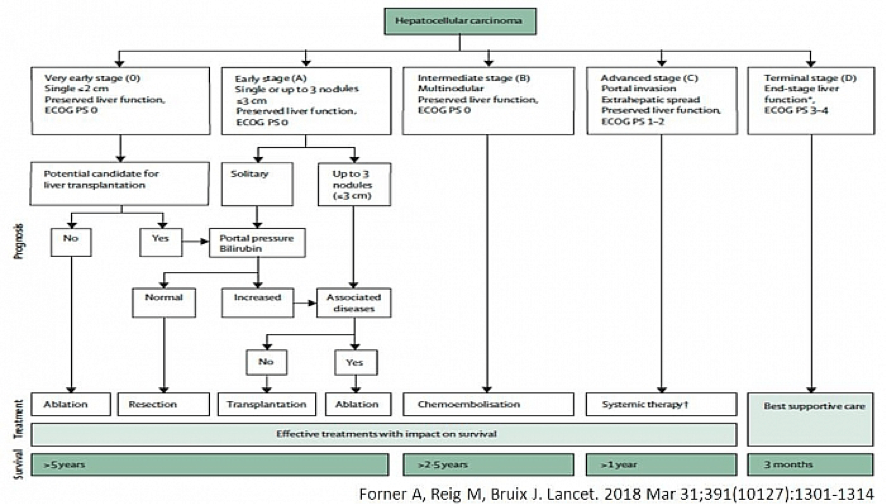
6.- ¿Cómo se clasifica el hepatocarcinoma (HCC)? ¿Cuál es el sistema de estadiaje?
El sistema de estadiaje, clasificación pronóstica o fase en que se halla el tumor y el equipo multidisciplinar necesario para el manejo del HCC son cruciales. El estadiaje se realiza con la clasificación BCLC (Barcelona Clinic Liver Cancer) que este año conmemora el 35º aniversario de su publicación y tiene en cuenta las características del paciente, del tumor y la funcionalidad del hígado.
El equipo multidisciplinar en el HCC engloba todas las especialidades médicas y quirúrgicas relevantes en la práctica clínica, que es clave desde el primer momento en la toma de decisiones y en la información que van a recibir los pacientes y sus familiares en un tumor que requerirá de una estrategia diagnóstica y de un tratamiento secuencial o una combinación de terapias.
7.- ¿Cuál es el papel del Equipo Multidisciplinar (EMD) en el Hepatocarcinoma (HCC) y por qué es necesario?
El paciente que tiene un HCC presenta dos enfermedades principales: la cirrosis hepática, que es su enfermedad de base, y el cáncer. Precisa para su diagnóstico y cuidado diferentes especialistas: hepatólogos, oncólogos, radiólogos, radiólogos intervencionistas, farmacéuticos, equipos de enfermería, psicólogos, trabajadores sociales, nutricionistas, etc. que han de compartir decisiones e información de una forma integrada. Revistas científicas internacionales han publicado que trabajando en equipo se consigue una mejor supervivencia.
8.- Información a los pacientes con Hepatocarcinoma (HCC). La importancia de que el paciente y familia estén bien informados
Después del diagnóstico, el paciente y sus familiares están en shock, necesitan información y respuestas a sus inquietudes. Es primordial que el paciente tenga a su alcance profesionales que atiendan con paciencia y empatía sus preguntas e inquietudes y, cada vez más, se reconoce el rol de las asociaciones de pacientes que han pasado por situaciones similares y las han podido superar. Además, el equipo multidisciplinar es fundamental para compartir la información y consensuar decisiones diagnósticas, clínicas y terapéuticas en base a la evidencia científica, pues de ello va a depender el espíritu con el que los pacientes afrontarán su día a día con el tratamiento y la evolución de esta enfermedad oncológica.
9.- Barreras actuales que hemos detectado en los pacientes hepáticos con cáncer de hígado
En base a las consultas que recibimos en ASSCAT, hemos detectado las áreas en las que se ha de trabajar más: la información y educación enfocadas a los pacientes hepáticos, sus allegados y a la población en general por ser un problema de salud pública global; la prevención de las enfermedades hepáticas mediante la vacuna protectora frente a la hepatitis B, los tratamientos curativos anti-VHC que cortan la cadena de transmisión; y la difusión de consejos institucionales y publicitarios sobre la importancia del estilo de vida saludable, que tienen consecuencias a nivel individual y colectivo y también con el fin de frenar los costes sanitarios derivados de la carga asistencial y terapéutica de las enfermedades crónicas hepáticas y del cáncer de hígado.
Se precisan más diagnósticos precoces, puesto que se sabe que es un cáncer que irá en aumento y se conocen las circunstancias de riesgo para padecerlo, por lo que se han de establecer los medios técnicos y humanos para tener buenos programas de cribado. Se necesita disponer de tratamientos accesibles y de equipos multidisciplinarios dedicados específicamente al HCC. Asimismo, proponemos una mayor participación de las asociaciones de pacientes hepáticos para dar a conocer más el HCC, para informar y mejorar la concienciación social y política actuales, para mejorar los resultados clínicos y para afrontar el estigma que existe en torno a las enfermedades del hígado.
10.- Tratamientos actuales del hepatocarcinoma (HCC) ¿Cuáles son los tratamientos sistémicos?
El tratamiento del HCC ha mejorado en los últimos 10 años. El tratamiento quirúrgico (resección hepática y trasplante de hígado) y/o técnicas de ablación han sido los principales tratamientos curativos en los casos de HCC; no obstante, su aplicabilidad es limitada. Se requiere de una estricta selección de los pacientes, con lo que se han conseguido mejorar los resultados de la resección quirúrgica, de la ablación y de la supervivencia 10 años después del trasplante de hígado.
Actualmente, las terapias sistémicas, incluidos los inhibidores de puntos de control inmunológico (ICI), los inhibidores de tirosina quinasa (TKI) y los anticuerpos monoclonales, han demostrado relativos buenos resultados comparando con la terapia oral para el HCC en fase avanzada. Se estima que aproximadamente del 50% al 60% de los pacientes con HCC recibirán terapias sistémicas a lo largo de su vida, particularmente en las etapas avanzadas de la enfermedad. Este campo ha experimentado progresos en relación a la selección de los pacientes y con el desarrollo de terapias sistémicas en los últimos 5 años. Algunos estudios y ensayos clínicos han reportado un aumento de la supervivencia y de la calidad de vida de los pacientes.
*Podéis descargar el documento en PDF aquí.