Causes que retarden el diagnòstic dels casos VHC ocults a Espanya i possibles solucions en la pràctica mèdica
Actualment, un dels principals objectius de tots els agents implicats en l’eliminació del VHC hauria de ser diagnosticar els anomenats “casos ocults”, és a dir, aquelles persones que són portadores del virus de l’Hepatitis C (VHC) i encara no ho saben. Aquests malalts no poden cuidar-se, poden transmetre el virus C involuntàriament i no estan dins del sistema sanitari, pel qual no poden ser controlats ni rebre tractament.
L’administració sanitària no fa un esforç suficient per detectar aquests casos, sent, com en altres temes, les organitzacions de pacients un dels col·lectius que realitzen activitats per detectar a persones amb càrrega viral activa del VHC, suplint a l’administració en tasques que aquesta hauria de realitzar. Pel sistema de salut, la població no diagnosticada i portadora del VHC no té cap prioritat. Donat que actualment és possible curar la infecció per VHC, la responsabilitat del sistema sanitari enfront a la manca d’una política activa per detectar els casos ocults és molt gran.
Perquè els nous tractaments, altament eficaços i segurs, tinguin impacte real en la disminució de la mortalitat per hepatitis C i en la prevalença d’aquesta malaltia és crucial que existeixin iniciatives per millorar l’screening i detectar a les persones que desconeixen que estan infectades pel VHC.

En primer lloc, és precís definir els grups en situació de risc com són les persones drogodependents (tant les actives com les que ho van ser en el passat), les persones privades de llibertat, els immigrants de zones geogràfiques amb una elevada prevalença del VHC, aquells que van rebre transfusions o productes derivats sanguinis abans del 1990, els fills de mares portadores del VHC, etc.

En segon lloc, s’ha de treballar per superar algunes de les barreres que dificulten la identificació de persones que tenen VHC i no ho saben:
• La història clínica amb els antecedents transfusionals de les persones no sempre es troba actualitzada i rutinàriament no es pregunta als pacients si havien consumit drogues per via endovenosa (en ocasions les han pres en el passat i per un curt període de temps).
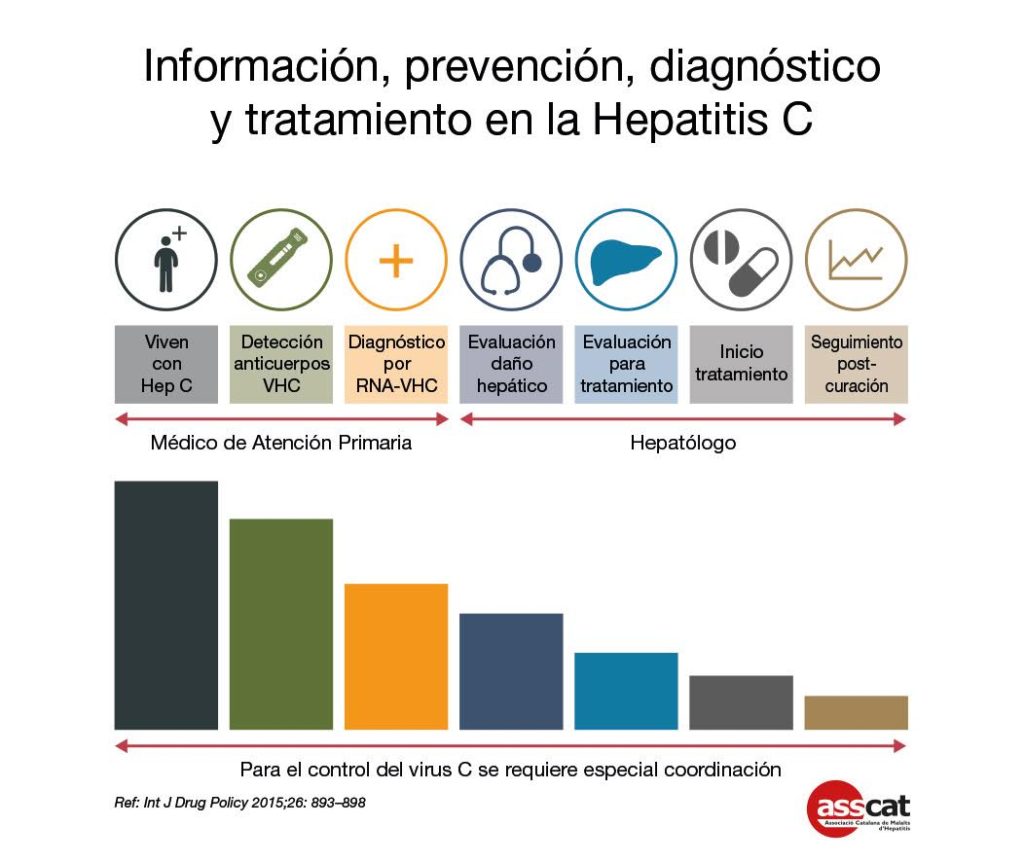
• Els metges de capçalera haurien de jugar un paper central en la identificació dels casos VHC positiu, però tenen una sèrie de dificultats, entre ellas la manca de temps, pel que no solen preguntar sobre pràctiques de risc i en general la seva prioritat en detectar casos de VHC és baixa, ja que no se’ls hi ha assignat com un objectiu o no ho veuen com una responsabilitat seva. Des del punt de vista de salut pública enfront a una infecció que té cura amb tractament, però per a la qual no existeix vacuna, el rol del metge de capçalera és crucial; hauria d’incloure realitzar l’screening, confirmar el diagnòstic, remetre els casos confirmats a l’especialista i a més hauria de desenvolupar una tasca de formació/educaicó per evitar noves transmissions mentre existeixin tantes persones sense diagnosticar. Com els metges de capçalera, i en general els equips d’Atenció Primària, són responsables de nombrosos programes sanitaris per a control i prevenció, la seva actualització en el camp de les hepatitis virals és un tema que hauria de ser prioritari.
• Desgraciadament, a la pràctica diària, el pacient es sol diagnosticar molts anys després de la infecció aguda. El pacient viu aquest “diagnòstic retardat” com una oportunitat perduda. A l’estar “ocult” i sense diagnòstic durant anys, fins i tot dècades, augmenta el risc que hagi desenvolupat una malaltia hepàtica avançada, que amb un diagnòstic precoç s’hagués pogut prevenir. Les experiències que comenten alguns pacients sobre el retard en el seu diagnòstic són amargues; en gran part són històries de manca de coordinació i informació i es senten molt decepcionats i angoixats.
• Els pacients amb hepatitis C es triben asimptomàtics i, erròniament, creuen que no estan malalts, no recorden si han rebut o no transfusions i prefereixen, en general, no com a exconsumidors de drogues; existeix una gran càrrega emocional i por al rebuig. Algunes persones que actualmente tenen entre 40-60 anys, i que van consumir drogues durant poc temps, presenten lleu elevació dels enzims hepàtics, en ocasions atribuïdes a la ingesta de begudes alcohòliques o a la presència de greix en el fetge.
• En el nostre entorn la informació sobre el VHC a l’abast de la ciutadania als ambulatoris i centres de salut és escassa o no existeix, si es compara amb el material informatiu que es troba a disposició de la població referent a d’altres malalties infecto-transmissibles com el VIH o d’altres infeccions de transmissió sexual o com la referent al tabac. L’escassa informació i conscienciació a nivell institucionals està perpetuant l’estigma. La visibilitat tan limitada sobre la problemàtica de l’hepatitis C, de la qual només es publiquen notícies relacionades amb els nous tractaments, cronifica el problema.
Suggerim algunes mesures per fer front a la fragmentació assistencial i al retard enfront a la manca d’screening i diagnòstic:
• Hauria d’oferir-se l’screening a persones amb persistent elevació d’ALT, tot i que sigui mínima i en especial a les persones d’entre 40 i 60 anys.
• Una idea útil podria ser integrar el cribratge del VHC en els programes existents com poden ser els de diabetis o malalties cardiovasculars, els quals van rebre sang abans del 1990.
• Campanya institucional de sensibilització de l’Hepatitis C remarcant la importància de fer-se la prova. Hauria d’implementar-se com a “dirigida especialment” al grup de persones nascudes entre el 1950 i el 1985, ja que dels pacients diagnosticats fins ara s’ha comprovat que el 75% d’aquests van néixer entre aquells anys.
• Augmentar la disponibilitat de diverses opcions de com i on fer-se la prova.
• Els pacients amb cirrosi compensada no tenen símptomes i es mantenen sense diagnòstic i sense controls durant anys. La nostra proposta seria augmentar la capacitat dels centres per realitzar proves amb FibroScan.
• Implementar els mecanismes per vincular a cada pacient amb hepatitis C amb el Sistema de Salut per a control i possible tractament antiviral.
• Posar en valor la capacitat i treball de les organitzacions de pacients tant en la detecció com en el suport a persones en tractament que per la seva situació personal, molts cops en risc d’exclusió social, necessiten ajuda per mantenir l’adherència, etc.
En resum, els següents punts són prioritaris i s’haurien de considerar de manera integral:
- Tractaments assequibles i genèrics el més aviat possible.
- Donar més visibilitat a l’hepatitis C, una malaltia infecciosa actualment curable, però que pot presentar complicacions greus: càncer, necessitat de trasplantament hepàtic i augment de mortalitat.
- Donar facilitats pel seu diagnòstic.
- Simplificar els passos del diagnòstic i del tractament (vinculació del pacient al sistema sanitari un cop diagnosticat) i que aquest sigui estàndard.
- Posar en valor el suport entre iguals (pacient expert) i afavorir la “formació” en el tema hepatitis.
- Tractaments eficaços i segurs però amb una àmplia xarxa de prevenció, per evitar els casos nous, doncs no existeix vacuna.
- Realitzar el seguiment de tot el procés per garantir la igualtat.
- Recursos econòmics i humans, no només pel tractament antiviral, sinó per implementar totes les línies estratègiques del Pla Nacional aprovat pel Govern el 2015.
- Actualment assistim a casos molt avançats amb complicacions, en persones que es van infectar fa 30-40 anys. Aquesta situació requereix replantejar la gestió dels controls (visites, ecografies, disponibilitat de tractaments oncològics i garantir els mitjans suficients) i que, a més, estiguin basats en les directrius de les guies clíniques actualitzades.
- Polítiques sanitàries que afavoreixin en els controls i tractaments les prioritats consensuades.
En definitiva, la perspectiva de poder curar el VHC i de poder millorar la supervivència i la qualitat de vida de les persones amb hepatitis crònica no es podrà posar en pràctica si no milloren de manera significativa les estratègies per detectar i diagnosticar nous casos de VHC.
Dra. Teresa Casanovas, hepatòloga
Referència: World Health Organization (WHO). Guidelines for the screening, care and treatment of persons with hepatitis C infection. April 2016. Disponible en: http://www.who.int/hepatitis/publications/hepatitis-cguidelines-2016/en/
