Causas que retrasan el diagnóstico de los casos VHC ocultos en España y posibles soluciones en la práctica médica
En la actualidad uno de los principales objetivos de todos los agentes implicados en la eliminación del VHC debería ser diagnosticar los llamados “casos ocultos”, es decir, aquellas personas que son portadoras del virus de la Hepatitis C (VHC) y todavía no lo saben. Estos enfermos no pueden cuidarse, pueden transmitir el virus C involuntariamente y no están dentro del sistema sanitario, por lo cual no pueden ser controlados ni recibir tratamiento.
La administración sanitaria no realiza un esfuerzo suficiente para detectar estos casos, siendo, como en otros temas, las organizaciones de pacientes uno de los colectivos que realizan actividades para detectar a personas con carga viral activa del VHC, supliendo a la administración en tareas que ésta debería realizar. Para el sistema de salud, la población no diagnosticada y portadora del VHC no tiene ninguna prioridad. Puesto que actualmente es posible curar la infección por VHC, la responsabilidad del sistema sanitario frente a la falta de una política activa para detectar los casos ocultos es muy grande.
Para que los nuevos tratamientos, altamente eficaces y seguros, tengan impacto real en la disminución de la mortalidad por hepatitis C y en la prevalencia de esta enfermedad es crucial que existan iniciativas para mejorar el screening y detectar a las personas que desconocen que están infectadas por el VHC.

En primer lugar, es preciso definir los grupos en situación de riesgo como son las personas drogodependientes (tanto las activas como las que lo fueron en el pasado), las personas privadas de libertad, los inmigrantes de zonas geográficas con una elevada prevalencia del VHC, quienes recibieron transfusiones o productos derivados sanguíneos antes de 1990, los hijos de madres portadoras del VHC, etc.

En segundo lugar, se ha de trabajar para superar algunas de las barreras que dificultan la identificación de personas que tienen VHC y no lo saben:
• La historia clínica con los antecedentes transfusionales de las personas no siempre se halla actualizada y rutinariamente no se pregunta a los pacientes si habían consumido drogas por vía endovenosa (en ocasiones las han tomado en el pasado y por un corto período).
• Los médicos de cabecera deberían jugar un papel central en identificar los casos VHC positivo pero tienen una serie de dificultades, entre ellas la falta de tiempo, por lo que no suelen preguntar sobre prácticas de riesgo y en general su prioridad en detectar casos de VHC es baja ya que no se les ha asignado como un objetivo o no lo ven como una responsabilidad suya. Desde el punto de vista de salud pública frente a una infección que tiene cura con tratamiento, pero para la cual no existe vacuna, el rol del médico de cabecera es crucial; tendría que incluir realizar el screening, confirmar el diagnóstico, remitir los casos confirmados al especialista y además debería desarrollar una labor de formación/educación para evitar nuevas transmisiones mientras existan tantas personas sin diagnosticar. Como los médicos de cabecera, y en general los equipos de Atención Primaria son responsables de numerosos programas sanitarios para control y prevención, su actualización en el campo de las hepatitis virales es un tema que debería ser prioritario.
• Desgraciadamente, en la práctica diaria, el paciente se suele diagnosticar muchos años después de la infección aguda. El paciente vive este “diagnóstico atrasado” como una oportunidad perdida. Al estar “oculto” y sin diagnóstico durante años, incluso décadas, aumenta el riesgo de que haya desarrollado una enfermedad hepática avanzada, que con un diagnóstico precoz se hubiese podido prevenir.Las experiencias que comentan algunos pacientes sobre el retraso en su diagnóstico son amargas; en gran parte son historias de falta de coordinación e información y se sienten muy decepcionados y angustiados.
• Los pacientes con hepatitis C se hallan asintomáticos y, erróneamente, creen que no están enfermos, no recuerdan si han recibido o no transfusiones y prefieren, en general, no como exconsumidores de drogas; existe una gran carga emocional y miedo al rechazo. Algunas personas que actualmente tienen entre 40-60 años, y que consumieron drogas durante poco tiempo, presentan leve elevación de los enzimas hepáticos, en ocasiones atribuidas a la ingesta de bebidas alcohólicas o a la presencia de grasa en el hígado.
• En nuestro entorno la información sobre el VHC al alcance de la ciudadanía en los ambulatorios y centros de salud es escasa o no existe, si se compara con el material informativo que se encuentra a disposición de la población referente a otras enfermedades infecto-transmisibles como el VIH u otras infecciones de transmisión sexual o como la referente al tabaco. La escasa información y concienciación a nivel institucional está perpetuando el estigma.La visibilidad tan limitada sobre la problemática de la hepatitis C, de la cual sólo se publican noticias relacionadas con los nuevos tratamientos, cronifica el problema.
Sugerimos algunas medidas para hacer frente a la fragmentación asistencial y al retraso frente a la falta de screening y diagnóstico:
• Debería ofrecerse el screening a personas con persistente elevación de ALT, aunque sea mínima y en especial a las
personas entre 40 y 60 años.
• Una idea útil podría ser integrar el cribado del VHC en los programas existentes como pueden ser los de diabetes o enfermedades cardiovasculares, a quienes recibieron sangre antes de 1990.
• Campaña institucional de sensibilización de la Hepatitis C recalcando la importancia de hacerse la prueba. Debería implementarse
como “dirigida especialmente” al grupo de personas nacidas entre 1950 y 1985, ya que de los pacientes diagnosticados hasta ahora se ha comprobado que el 75% de éstos nacieron entre esos años.
• Aumentar la disponibilidad de diversas opciones de cómo y dónde realizarse la prueba.
• Los pacientes con cirrosis compensada no tienen síntomas y se mantienen sin diagnóstico y sin controles durante años. Nuestra propuesta sería aumentar la capacidad de los centros para realizar pruebas con FibroScan.
• Implementar los mecanismos para vincular a cada paciente con hepatitis C con el Sistema de Salud para control y posible tratamiento antiviral.
• Poner en valor la capacidad y trabajo de las organizaciones de pacientes tanto en la detección como en el apoyo a personas en tratamiento que por su situación personal, muchas veces en riesgo de exclusión social, necesitan ayuda para mantener la adherencia, etc.
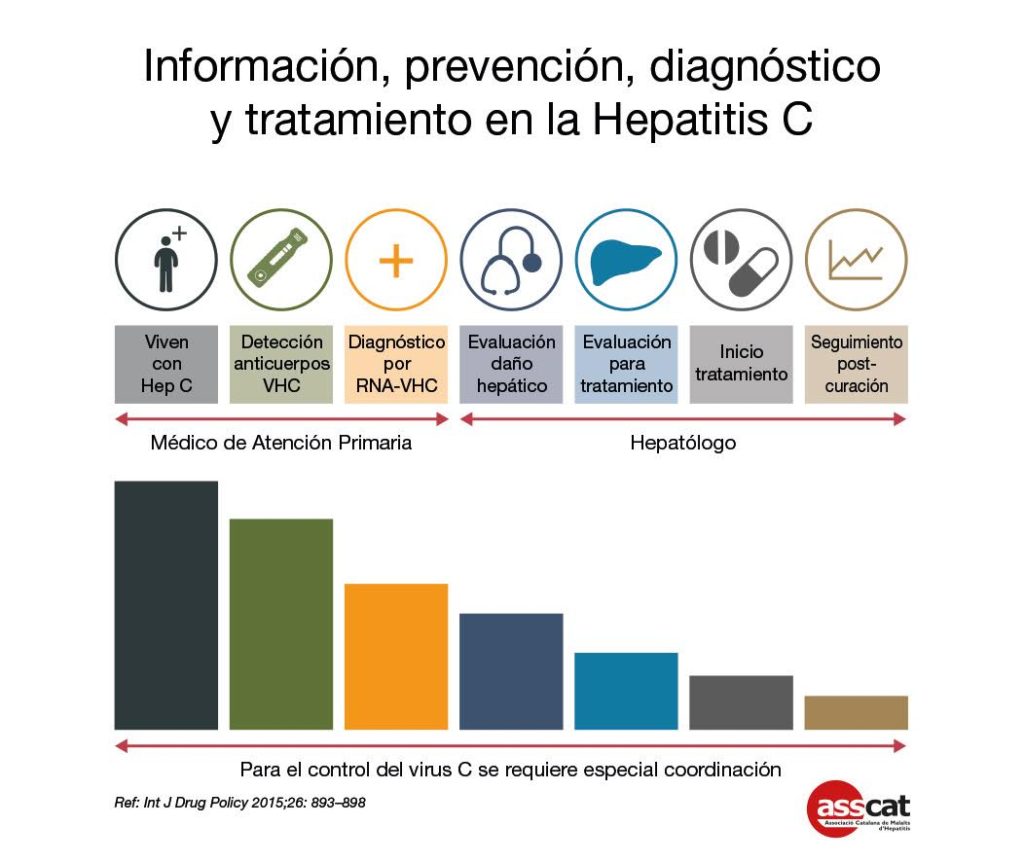
En resumen, los siguientes puntos son prioritarios y se deberían considerar de manera integral:
1. Tratamientos asequibles y genéricos lo antes posible.
2. Dar más visibilidad a la hepatitis C, una enfermedad infecciosa actualmente curable, pero que puede presentar complicaciones
graves: cáncer, necesidad de trasplante hepático y aumento de mortalidad.
3. Dar facilidades para su diagnóstico.
4. Simplificar los pasos del diagnóstico y del tratamiento (vinculación del paciente al sistema sanitario una vez diagnosticado) y que éste sea estándar.
5. Poner en valor el apoyo entre pares (paciente experto) y favorecer la “formación” en el tema hepatitis.
6. Tratamientos eficaces y seguros pero con una amplia red de prevención, para evitar los casos nuevos pues no existe vacuna.
7. Realizar el seguimiento de todo el proceso para garantizar la equidad.
8. Recursos económicos y humanos, no sólo para el tratamiento antiviral sino para implementar todas las lineas estratégicas del Plan Nacional aprobado por el Gobierno en 2015.
9. Actualmente asistimos a casos muy avanzados con complicaciones, en personas que se infectaron hace 30-40 años. Esta situación requiere replantear la gestión de los controles (visitas, ecografías, disponibilidad de tratamientos oncológicos y garantizar los medios suficientes) y que además estén basados en las directrices de las guías clínicas actualizadas.
10. Políticas sanitarias que favorezcan en los controles y tratamientos las prioridades consensuadas.
En definitiva, la perspectiva de poder curar el VHC y de mejorar la supervivencia y la calidad de vida de las personas con hepatitis crónica no se podrá llevar a la práctica si no mejoran de manera significativa las estrategias para detectar y diagnosticar nuevos casos de VHC.
Dra. Teresa Casanovas, hepatóloga
Referencia: World Health Organization (WHO). Guidelines for the screening, care and treatment of persons with hepatitis C infection. April 2016. Disponible en: http://www.who.int/hepatitis/publications/hepatitis-cguidelines-2016/en/
